Guérison des plaies – wikipedia
Avec Guérison des plaies Si l’on se réfère à la fermeture d’une plaie en restaurant le tissu corporel endommagé par le tissu conjonctif nouvellement formé en relation avec l’épithélisation (envahi par des cellules épithéliales). C’est un processus naturel qui peut être soutenu thérapeutiquement et avec des ébauches. Une blessure dans laquelle la cicatrisation des plaies est retardée ou ne progresse plus devient une blessure chronique.
L’article La blessure traite le processus de cicatrisation des plaies après un cadre de plaie.
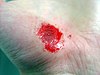
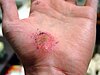
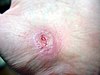
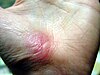
| Plaie de pâturage sur la main | ||||
 |
 |
 |
 |
|
| Jours après la blessure (environ) | ||||
| 0 | 3 | 17 | 30 | |
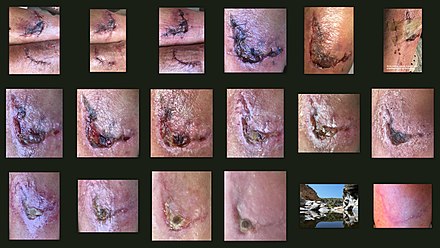
Le concept de cicatrisation des plaies décrit un processus biologique naturel et résume les processus qui conduisent à la fusion de tissus détruits séparés et de restauration. [d’abord] Ces processus sont utilisés immédiatement après la formation de plaies, comme cela pourrait être prouvé avec des processus histochimiques enzymatiques. Les plaquettes montent sur la zone endommagée et essaient de les fermer. Dans de rares cas, la formation de SCAB se produit par exsudation (sécrétion de liquide), qui déclenche également les démangeaisons qui sont souvent associées à la cicatrisation des plaies.
Il appartient au médecin de soulager les symptômes (douleur des plaies) en optimisant les conditions, pour prévenir les complications ou l’infection, pour éviter un retard et rendre le résultat cosmétique aussi optimal que possible. Il n’y a toujours pas d’accélération de cicatrisation réelle, mais selon le type de plaie, le milieu de la plaie sec ou humide est un avantage. Le but de la guérison est une restauration complète ( Restauration à terminer ), fonctionnel et cosmétique, mais qui est rarement réalisé en totalité. Étant donné que les crampes et la septicémie (intoxication sanguine) pourraient survenir, des vaccinations spéciales de retraite sont essentielles. Si ceux-ci sont manquants, ils doivent être réglés immédiatement. Un antisepilant (désinfection) des germes qui est survenue en raison d’un accident devrait être libéré des germes, et les corps étrangers sont également un obstacle à la guérison. Les grandes plaies ouvertes doivent être coupées, cousues ou collées. Souvent, une cicatrice visible reste.
En cas de changement de guérison et de la zone de la blessure et de protéger la blessure à travers une nouvelle couverture artificielle, les médecins ou les soignants observent les progrès de la guérison et de la zone de la blessure au plus tôt les huit heures après la première disposition. Si les plaies sont rationalisées et physiquement fermées, vous pouvez guérir ouvertement par l’approvisionnement en oxygène.
Une distinction est faite entre plusieurs phases de cicatrisation des plaies, qui se produiront l’une après l’autre. Cette division n’est pas uniforme et pas injustifiée; Il est basé sur les critères de premier plan morphologique et ses effets caractéristiques sont visibles pour le simple œil dans les plaies de guérison secondaire. La délimitation des phases de la cicatrisation des plaies diffère selon la source et est arbitraire: [d’abord]
- Phase de latence n’est parfois pas mentionné séparément et / ou résumé avec la phase de cicatrisation des plaies suivante
- Phase exsudative , est également appelé inflammation, inflammation ou phase de nettoyage
- Phase résorptive n’est parfois pas répertorié séparément, mais est résumé avec la phase de cicatrisation des plaies précédente ou suivante
- Phase proliférative Ou phase de granulation
- Phase de réparation ou phase d’épithélisation ou de régénération
Une division en trois phases peut également être faite:
- Phase de la lalance (1er au 3ème jour)
- Proliférations Phase (4. BIS 7. TAG)
- Phase de réparation (à partir du 8ème jour) [2]
Phase de latence [ Modifier | Modifier le texte source ]]
Cette phase n’est généralement pas contenue dans toutes les structures des différentes phases de cicatrisation des plaies. Le point de départ de chaque cicatrisation des plaies est un trouble du flux sanguin en raison de blessures capillaires. Le saignement initial initie une coagulation sanguine, le vaisseau sanguin détruit est fermé par un caillot (bouchon sanguin). Maintenant, la phase de latence, parfois appelée phase séparée (du mot latin pour “dans le caché”; également appelé phase de repos), commence, car apparemment aucune réaction macro et microscopiquement visible ne se produit. Cette phase est attribuée à la “phase d’exsudation” dans de nombreux schémas de division, car elle est généralement courte et peu différenciée.
Phase d’exudations [ Modifier | Modifier le texte source ]]
Le nom vient du terme latin Exsuder – Échappement de liquide. Ce processus est également appelé nettoyage, inflammation ou phase inflammatoire. Les vaisseaux sanguins détruits saignent initialement violemment en détruisant le tissu dans la formation de la plaie. Cela aide à rincer les corps étrangers de la blessure. Peu de temps après, cependant, les vaisseaux blessés se rétrécissent et le flux sanguin diminue. Ce processus est comme Vasoconstriction Décrit et dure environ cinq à dix minutes. La vasoconstriction est à nouveau une expansion des vaisseaux sanguins, le So-Salled Vaso-dilatation . L’augmentation du flux sanguin conduit à la rougeur et à l’augmentation de la température de la peau dans la zone de la plaie. Dans le même temps, la perméabilité des parois capillaires augmente, de sorte que les cellules sanguines trouvent de plus en plus leur chemin dans la zone des plaies. De plus, il y a une lymphe qui laisse les vaisseaux lymphatiques endommagés. [d’abord] L’augmentation du liquide dans le tissu près de la blessure provoque un gonflement, le So-appelé Œdème de la plaie . En raison de la sortie émergente de Woundx Studate, les résidus de la destruction des tissus, tels que les débris cellulaires, mais aussi les corps étrangers, ainsi que les germes et les agents pathogènes sont “délavés” de la blessure. Cette phase peut durer jusqu’à quatre jours et se chevaucher pendant quelques jours avec la phase de guérison des plaies suivante. [3] Dans la phase d’exsudation, les cellules et les hormones du système immunitaire sont significativement impliquées et non seulement pour la mise à mort de bactéries ou de virus, mais aussi pour stimuler la guérison elle-même.
Phase résorptive [ Modifier | Modifier le texte source ]]
Les caillots sanguins, qui ferment les vaisseaux, sont principalement constitués de plaquettes qui se connectent les uns aux autres en raison de leur structure de surface et, avec des signaux chimiques, de pilote des plaques sanguines supplémentaires dans la zone de la plaie. Ensuite, un réseau de fibres de fibrine est formé. Ce réseau de fibrinnet initié pendant les formes de caillots permet des bords collants. Clear Woundx Studio, qui se compose essentiellement de sérum sanguin et de lymphe, est entrecoupé de cellules inflammatoires. Dans des conditions propres, cette phase ne doit pas prendre plus de un à trois jours. Au cours de cette phase, les cytokines (division cellulaire) augmentent dans la zone des plaies. Les monocytes mûrissent dans la zone de la plaie aux macrophages qui effacent les débris et les bouchons de cellules. Les fibroblastes, qui se développent à partir d’immigrants, mais aussi à partir des cellules du tissu conjonctif dans le bord de la plaie, et se multiplient par la division cellulaire, les travaux de construction réels dans la phase suivante. Un milieu de la blessure humide est nécessaire pour cela et est reproduit ou soutenu par des sujets de blessures modernes.
Granulations Phase de prolifération de l’ODE [ Modifier | Modifier le texte source ]]
Les fibroblastes augmentent par rapport aux bords de la plaie (induits par une augmentation des fibroblastes causée par la fibroneectine et d’autres protéases [4] )) Les fibres de collagène le long du réseau de fibrinnet auparavant formé et forment de nouveaux tissus connectifs. Il y a d’autres cellules. Le tissu de granulation est créé, qui remplit la blessure d’en bas et se contracte progressivement. Cela ferme la blessure. À travers Prolifération (Latin pour «l’éducation, l’origine») Le défaut de la plaie est de plus en plus rempli de cette manière de nouveau tissu conjonctif. Le synonyme de ceci est: Phase de granulations . À cette fin, le tissu de granulation visible est nommé (Lat. Granulum = ‘Granules’; Le tissu de remplissage semble grossièrement grainé). Main dans la main avec le remplissage riche en cellules d’un défaut de la plaie, le démantèlement du réseau de fibrinnet (fibrinolyse) s’accompagne d’une plasmine. En même temps, la richesse vasculaire (Lat. Vasascularisation ) pour. Les fibroblastes produisent des muco polysaccharides acide contenant de l’acosamine, de la terre végétale (substance basique extracellulaire du tissu conjonctif) et par des précurseurs intracellulaires les fibres de tissu conjonctif finalement extracellulaires. Le processus temporel est très complexe et est soumis à l’influence de nombreux facteurs de croissance (cytokines). Le tissu de granulation ne peut se développer de manière contemporaine que si aucune malnutrition générale et locale (pas de circulation sanguine) et qu’aucune maladie métabolique ne gêne la croissance. Dans de très petites blessures, ce tissu peut survenir après quelques heures (après des blessures à la base de l’aiguille en quelques minutes). Habituellement, la phase de granulation utilise le deuxième et le quatrième jour et s’étend jusqu’au 14e jour de cicatrisation des plaies. Pendant plusieurs jours, il fonctionne en même temps que la phase de cicatrisation des plaies suivante. [3] La mature des fibres de collagène commence entre le sixième et le dixième jour.
Phase de régénération, phase de réparation ou phase de réparation [ Modifier | Modifier le texte source ]]
Dans la phase de régénération, la plaie à la surface est fermée par épithélisation (selon l’épithélium – tissu de pont; → épiderme). Le diamètre d’une blessure bien-généralisée se rapproche d’un troisième exclusivement en rétrécissant, les deux tiers à travers une nouvelle formation (division cellulaire) des cellules de surface et une randonnée cellulaire sur les fibrins de fluide “Railway Sliding” du bord de la plaie au centre de la plaie. La condition préalable aux complications sans complications de la phase de réponse est un milieu de la blessure du chauffage suffisamment humide, qui favorise une immigration des cellules fraîches. Le séchage de la base de la plaie peut entraîner des troubles de la cicatrisation des plaies. [d’abord] Le tissu conjonctif de remplissage (tissu de granulation) forme de plus en plus des fibres de collagène, ce qui signifie que la restauration de toutes les couches de la peau est presque terminée. À la fin, à la surface de la plaie par le SO Épithélisation Une nouvelle couche de peau. À la suite de tous les processus, une cicatrice est créée. Il dominait d’abord la peau saine et coule au fil du temps en resserrant le tissu conjonctif. Le tissu cicatriciel diffère considérablement de la peau environnante, car elle ne contient ni glandes de cheveux ni de sueur et pas de mélanocytes (cellules pigmentaires). Étant donné qu’aucune fibre élastique ne se forme, le tissu cicatriciel à l’origine riche en vasy (“cicatrice rouge”) a un tissu conjonctif capillaire et de bras cellulaire (“cicatrice blanche”) [5] Sur aucune élasticité et est inévitable inférieur, c’est pourquoi une cicatrice minimale est recherchée dans la planification de la thérapie.
Remodelage [ Modifier | Modifier le texte source ]]
La cicatrisation des plaies est suivie d’une phase plus longue de processus de conversion et d’expansion, dans laquelle la structure tissulaire continue de changer. [d’abord] Ces processus sont appelés «remodellation» ou «maturation». Certaines divisions préfèrent un nom spécial pour une adaptation fonctionnelle supplémentaire du tissu cicatriciel (maturation) aux exigences localement différentes. D’autres appartiennent à ce processus de régénération.
L’augmentation supplémentaire de la résistance à la déchirure du tissu cicatriciel dépend du réseau, de la consolidation et de l’orientation des fibres de collagène. La teneur en eau du tissu diminue, qui rétrécit initialement la cicatrice à faible répartition du niveau de la peau au niveau de la peau. La richesse vasculaire du tissu cicatriciel diminue également. La cicatrice rouge à l’origine fraîche devient blanche.
Ce processus prend un à deux ans.
La cicatrisation épithéliale se déroule dans les blessures superficielles, dans lesquelles seul l’épiderme est affecté – par exemple en cas de abrasions – et est terminé après quelques jours. La cicatrisation épithéliale est un processus renouvelable, tandis que la réparation se déroule dans les deux autres types de cicatrisation des plaies. [d’abord]
Heureuse des plaies primaires: la guérison primaire (p. P. P. = Sanatio par intention primamous) sont définies comme des blessures, leurs bords dont sans infection Fermer à la chasse, par ex. B. également des blessures chirurgicales cousues.
Cénération secondaire des plaies: la guérison secondaire (p. Ces blessures sont infectées par bactéries (peuplées de bactéries). Le type de germe peut être identifié par un frottis de la plaie et l’efficacité des antibiotiques peut également être prédite à l’aide d’antibio ou de résistance.
Cette subdivision a leur importance dans l’évaluation des procédures chirurgicales. Dans des conditions comparables, c’est-à-dire H. Même chirurgie et hôpitaux similaires, le plus grand nombre de blessures guéris secondaires est un signe négatif (stérilité chirurgicale douteuse, soins infirmiers, etc.).
Divers facteurs peuvent avoir un impact négatif sur le processus de guérison (comme le trouble de la cicatrisation des plaies) ou les cicatrices. Le résultat est de grandes cicatrices déformantes ou insuffisantes ou des blessures chroniques.
Nature générale Facteurs perturbateurs [ Modifier | Modifier le texte source ]]
- À Grosse blessures L’exsudation accrue entraîne un tissu de granulation vaste et donc un impact négatif sur la guérison (guérison Pendant la deuxième intention ).
- Stockage des plaies Peut provoquer des ulcères de pression ou Ulcus cruris, ce qui est plutôt contre-productif pour la guérison.
- Stress précoce peut entraîner des cerfs ou des cicatrices.
- En raison des propriétés contractiles des myofibroblastes, il y a une réduction de volume de la cicatrice et donc éventuellement Contractures de cicatrice .
- Infections La plaie favorise la formation du tissu de granulation et donc des cicatrices excessives.
Même avec une alimentation optimale, il y a parfois des augmentations de tissu conjonctif excessif (Chéloïde) . La raison de cela est inconnue.
Maladies systémiques [ Modifier | Modifier le texte source ]]
Certaines maladies systémiques peuvent entraîner des complications.
- Les fibroblastes dépendent d’une pression partielle d’oxygène d’au moins 15 mmHg. En conséquence, les maladies qui nécessitent un sang réduit et donc l’apport en oxygène ont un impact négatif sur la guérison (à partir de a. maladie de fermeture artérielle, artériosclérose )
- Le diabète sucré provoque une mauvaise cicatrisation des plaies en raison de deux facteurs: la circulation sanguine plus pauvre en raison de changements vasculaires d’une part et un contrôle du corps réduit de l’autre.
- Les glucocorticoïdes inhibent la cicatrisation des plaies sur la phospholipase A2.
- Les changements dans le nombre de sang dans le sens de la granulocytopénie ou des défauts innés de chimiotaxie ou de phagocytose entraînent également une réduction de la cicatrisation des plaies.
Blessures chroniques ou non cicatrices [ Modifier | Modifier le texte source ]]
Dans certaines blessures, l’interaction des réactions dégradées (= catabolisées) et de construction (= anabol) se déplace vers l’inconvénient des processus constructifs. Le processus de guérison perturbé stagne alors généralement dans la première phase de cicatrisation des plaies, la phase inflammatoire. De telles blessures sont comme Blessures chroniques désigné. La définition de ce terme est incohérente à l’échelle internationale. [6] Par exemple, il y a un désaccord sur la durée d’une blessure pour être appelée plaie chronique. Il n’est pas non plus défini uniformément si l’insertion ou les signes de guérison annulent à nouveau ce statut. La société spécialisée Initiative des blessures chroniques Définit une période de huit semaines comme une plaque d’immatriculation d’une blessure chronique, mais souligne en même temps que certaines blessures, telles que l’Ulcus cruris venosum, le décubitus ou le pilcus du pied diabétique, peuvent être considérées comme des blessures chroniques à partir de la formation. [7]
Gestion des tissus [ Modifier | Modifier le texte source ]]
Dans le cas des blessures chroniques, la phase inflammatoire se poursuit, qui retarde ou même bloqué la phase de régénération. Les méthodes de médecine régénérative (ingénierie tissulaire) visent à obtenir la fermeture des plaies dans ces cas. À cette fin, les cellules du corps ou celles de donneurs externes sont utilisées pour la production d’équivalents cutanés. Donc z. B. Les kératinocytes, cellules de l’épiderme, ont augmenté dans un processus de trois à quatre semaines, puis dépensé directement ou au moyen d’un porte-avions. La guérison ultérieure dépend du cadre. [8]
Autres complications [ Modifier | Modifier le texte source ]]
Les tissus, qui ont été endommagés par la radiothérapie – par exemple par radiothérapie – ont moins de capacité de guérison. [9]
La thérapie des cellules souches adultes est examinée comme une mesure active pour favoriser la cicatrisation des plaies. [dix] [11] [douzième]
Avec l’aide d’une gestion moderne des plaies, les blessures guérissent plus rapidement. [13]
Pour le carbonate de calcium, une promotion de la cicatrisation des plaies en dentisterie est donnée. [14]
- Kerstin Protz: “Soins modernes des plaies. Connaissances pratiques, normes et documentation” , Elsevier Verlag, 8e édition révisée, Munich 2016, ISBN 978-3-437-27885-3
- Anette Vasel-Biergans, Wiltrud Probst: Support de la plaie pour les soins. Un livre pratique . 2. Édition révisée. Scientific Verlagsgesellschaft Stuttgart, Stuttgart 2011, ISBN 978-3-8047-2798-4
- GMS Hospital Hygiène interdisciplinaire. Journal de la Société allemande pour l’hygiène hospitalière (DGKH). Volume 1 (2006): La blessure du problème infecté. [avec 33 articles]. La blessure du problème infecté
- P. Kujath, A. Michelsen: Blessures – de la physiologie à l’association . Dans: Deutsches ärzteblatt , 2008, 105 (13), S. 239–248.
- Klaus-Jürgen Bauknecht, Joachim Boese-Landgraf: Plaie, cicatrisation des plaies, trouble de la cicatrisation des plaies, traitement des plaies, prophylaxie du tétanos. Dans: Rudolf Häring, Hans Zilch (éd.): Chirurgie du manuel avec répétition. (Berlin 1986) 2e, par l’édition. Walter de Gruyter, Berlin / New York 1988, ISBN 3-11-011280-9, pp. 7-17, ici: pp. 10-12 ( Guérison des plaies ).
- Clinic Network Südwest (éd.): Manuel Support de blessures à problème . Novembre 2006 ( klinikverbund-suedwest.de [PDF]).
- ↑ un b c d C’est F S. Piotek, J. Toutenhahn: Physiologie de la guérison des plaies . Dans H. Lippert: Atlas des blessures . Georg Thieme Verlag, Stuttgart 2006, ISBN 3-13-140832-4, pp. 28–33
- ↑ Klaus-Jürgen Bauknecht, Joachim Boese-Landgraf: Plaie, cicatrisation des plaies, trouble de la cicatrisation des plaies, traitement des plaies, prophylaxie du tétanos. Dans: Rudolf Häring, Hans Zilch (éd.): Chirurgie du manuel avec répétition. (Berlin 1986) 2e, par l’édition. Walter de Gruyter, Berlin / New York 1988, ISBN 3-11-011280-9, pp. 7-17, ici: p. 11 f. ( Phases de cicatrisation des plaies ).
- ↑ un b A. Vasel-Biergans, W. Probst: Support de la plaie pour les soins. Un livre pratique . Wiss. Maison d’édition. Stuttgart, Stuttgart 2011, pp. 16-22
- ↑ Klaus-Jürgen Bauknecht, Joachim Boese-Landgraf: Plaie, cicatrisation des plaies, trouble de la cicatrisation des plaies, traitement des plaies, prophylaxie du tétanos. 1988, S. 12.
- ↑ Klaus-Jürgen Bauknecht, Joachim Boese-Landgraf: Plaie, cicatrisation des plaies, trouble de la cicatrisation des plaies, traitement des plaies, prophylaxie du tétanos. 1988, S. 12.
- ↑ Joachim Dissemond: Diagnostic de Blick des plaies chroniques. Sur l’inspection clinique du diagnostic , 3e édition, Vivital Verlag, Cologne 2016, ISBN 978-3-934371-55-2, page 11
- ↑ Normes de l’ICW E. V. pour le diagnostic et la thérapie des plaies chroniques . (Pdf) dans: Gestion des plaies , Numéro 2, né le 11, MHP-Verlag 2017, pp. 81–86
- ↑ W. Vanscheidt, A. Ukuk, V. Horak, H. Bruening, J. Hunyadi, R. Pavlicek, M. Emter, A. Hartmann, J. Bende, Th. Zwingers, T. Ermuth, R. Eberhardt: Traitement des ulcères de jambe veineuse récalcitrante avec des kératinocytes autologues dans le scellant de la fibrine: un essai clinique contrôlé randomisé multinational . Dans: REP REP REG , 15, 2007, S. 308–315.
- ↑ Frank Haubner, Elisabeth Ohmant, Fabian Posh, Jurges Reds, Holler G. Gaster: Cicatrisation des plaies après radiothérapie: revue de la littérature . Dans: Radiation . Groupe 7 , 2012, S. 162 , est ce que je: 10.1186 / 1748-717X-7-162 (Anglais).
- ↑ Hope Carrier Adul Adult Celles. Max Planck Society, 11 février 2008, Consulté le 7 mars 2019 .
- ↑ Médecine régénérative à base de cellules. Ministère fédéral de l’Éducation et de la Recherche, consulté le 10 avril 2019 .
- ↑ Cellules souches du développement à la clinique. Nature, 15 juin 2018, consulté le 10 avril 2019 (Anglais).
- ↑ Accélérer la cicatrisation des plaies. (PDF) 20 octobre 2011, consulté le 10 avril 2019 .
- ↑ Thomas Kindermann: A influencé la préparation de l’hydroxyde de calcium sur la réaction inflammatoire dans la parodontite et ses actifs régénératifs / réparatifs sur le tissu parodontal . Ed.: Université du Saarland. Février 2013, S. 34 ( Uni-SA-SAARLAND.DE ).
Recent Comments