SEPSA-ウィキペディア、無料百科事典
敗血症、敗血症、内毒素血症 (注ぐ。 敗血症 ) – 身体の感染に対する特定の反応。 SEPSAは独立した疾患の実体ではなく、現在、システムに対するシステムへの反応の乱れた調節によって引き起こされる生命を脅かす臓器機能障害として定義されています [初め] 。
以前は敗血症と呼ばれていました 全身性炎症反応のシステム ( サー )感染によって引き起こされます。

歴史的には、彼女は血液感染症であると特定されました – バクテリム。現在、敗血症を診断するために血液中の微生物の存在を認識する必要はありませんが、ほとんどの場合、微生物は血液系によって分布しています。 SEPSAは、特に集中治療室では深刻な疫学的および治療上の問題ですが、非院内条件でも発生します。ほとんどの場合、敗血症は腹腔、肺炎、髄膜炎、尿路感染症の感染症ですが、素因のある人では、他の感染症はそれを引き起こす可能性があります。細菌の観点から見ると、敗血症の原因は微生物である可能性があり、比較的まれにこれらが寄生虫、ウイルス、非定型の細菌(結核など)である可能性があります。病院の状態では、敗血症はほとんどの場合病原体によって引き起こされますが、通常の条件下では危険ではありません(そのため、 潜在的に病原性 )。これらは主にグラム陰性菌です – acinetobacter baumannii 、 Pseudomonas aeruginosa 、 大腸菌 、 Klebsiella pneumoniae 、しかし、グラム陽性の細菌 – 黄色ブドウ球菌 、連鎖球菌。非吸気条件下では、サンダーボルトに関連するバクテリアは敗血症のバクが2つの髄膜炎です( Neisseria Meningitidis )および髄膜炎を引き起こす他の病原体。
敗血症は通常、集中治療室の条件で発生します。これは、患者がそこに滞在している深刻な状態と、治療プロセスで必要な侵襲的医療処置の数によるものです。病院とは別に、セプサは主に子供や青少年、そして年配の人々や弱体化した人々に影響を与えます。保育園、幼稚園、学校、兵舎、刑務所などの大きな人間のクラスターに滞在している人々は、特に長い間脆弱です。
敗血症のメカニズムは複雑で多面的であり、細胞および組織レベルで発生します。 SEPSAは、感染因子に対する身体の反応です(ほとんどの場合、リポポリ糖です)。一般的な炎症反応が発生し、そこでは多数のサイトカインとケモカインが参加します。敗血症の発症中に、臓器レベルでも変化があり、その結果、失敗しました。
敗血症の診断は、以前はSIRS症状の声明に基づいていました。敗血症を認識するための現在の基準は、スケールでの評価の結果の突然の変化です ソファー ( 敗血症関連の臓器不全評価スコア )感染の疑いがある場合、少なくとも2ポイント。次の段階は、微生物研究における特定の病原体の存在の確認です。
敗血症の治療は長く伸びており、失敗のリスクが高いことによって影響を受けます。集中療法を保持する必要があります。抗生物質療法、液体療法、コルチコステロイド、血管縮小した薬物、心筋などを刺激する薬物を使用しています。敗血症から保護するワクチンはありません。ワクチン接種は、敗血症につながる可能性のある病原体の感染頻度を減らすことのみであります(例:ワクチンに対する Neisseria Meningitidis 髄膜炎を引き起こす)。
病気の適切なポーランド名については論争があります。教授彼の本の中でandrzej szczeklik 内疾患 [2] 彼は、「敗血症」という用語を支持して「敗血症」という名前から離れる傾向を示しています。同じ用語は、ポーランドの麻酔学会と集中治療室で敗血症のためにポーランドのワーキンググループによって使用されています。学期 sepsa また、現在のガイドラインを翻訳するためにも使用されました 生き残った敗血症キャンペーン 敗血症と敗血症性ショックの手順に関して、英語の用語のポーランド語として 重度の敗血症 。一方、教授。モノグラフのjacek juszczyk 敗血症 [3] 彼は敗血症を正しいポーランド名と見なし、ゼプサという用語は専門用語のラテン語の名前と定義しています。順番に、教授。 ZdzisławKruszyński本の中で 麻酔学と集中治療の基本 [4] 彼は敗血症と敗血症の名前を同等のものとして扱います。
締め切り 敗血症 「サンタ」という言葉、または「壊れた血」から来ています [5] 。ラテン同等のものは 敗血症 、現在未使用。
として ” 重敗血症 「(重度の敗血症、敗血症症候群)以前は敗血症を決定し、それに伴う多臓器不全を伴いました。ガイドライン 生き残った敗血症キャンペーン (SSC)2016年から、敗血症の新しい定義が導入されました。これは、「重敗血症」の概念と同じです。
適切な水分補給にもかかわらず、臓器灌流の障害(血液の組織流の減少)を引き起こす血圧が持続的に低下すると、敗血症性ショックが発生します。これは、薬物の投与を必要とする条件です(血管障害)。
締め切り 腐敗 ( 敗血症 )紀元前4世紀にヒポクラテスを導入しましたそして、それは腐敗のプロセスまたは有機物の分解を意味しました。重度のコースを伴う病気の「血液腐敗」という用語は、11世紀にアヴィセンナによって使用されました [6] 。
1892年、リチャード・ファイファーは、コレラコンマ中の重度の敗血症反応がエンドトキシンによって引き起こされたことを発見しました。 [7] 。不特定の概念が長年使用されてきました 敗血症 、全身感染症の使用を徐々に制限します。
敗血症の臨床イメージの最初の分類とそれに関連する概念の統一により、研究がもたらされました アメリカ胸部医師大学I救命救急医学協会 (ACCP/SCCM)Z 1991 Roku [8] 。彼女は激しい敗血症と敗血症のショックに関するガイドラインを提示しました 生き残った敗血症キャンペーン 2004年 [9] 。
2016年、新しい敗血症治療ガイドラインが公開されました 生き残った敗血症キャンペーン 、敗血症-3敗血症の更新された定義が含まれている [初め] 。
SEPSAは、特に集中治療室での深刻な臨床的問題です。米国では重度の敗血症の約750,000件の新しい症例が検出されました [十] 。セプサは、心血管疾患の後の2番目のものであり、集中治療室で最も一般的な死因です。によると 疾病管理予防センター 2000年までのセプサは、米国で最も一般的な死因でした [11] 。すべての入院患者の1〜2%で発生し、集中的な医療処置を必要とする患者の25%で発生します。欧州連合諸国では、毎年146,000人の患者が死亡しています [十] 。
ポーランドでは、最近になって敗血症で行われました。集中治療室での敗血症の頻度は34%、重い16%敗血症、敗血症性ショック6%でした [12番目] 。敗血症の発生率の増加は、集団の老化、慢性疾患の発生、免疫不全、抗生物質、グルココルチコステロイド、および大規模な侵襲的治療の使用に起因しています。

敗血症は通常、細菌感染の結果として発生します。細菌は敗血症の原因の75〜85%の原因です [13] 。集中治療室では深刻な問題であり、死の主な原因の1つです。これらの部門で最も一般的な病原体は微生物であり、通常の条件下では危険ではなく、 潜在的に病原性 。これらには、次のようなグラム陰性細菌が含まれます。 acinetobacter baumannii [14] Pseudomonas aeruginosa 、コロンスティック、 Klebsiella pneumoniae [15] 、またはグラム細菌陽性 – 黄色ブドウ球菌 、連鎖球菌。真菌感染症は、ほとんどの場合感染症です カンジダ・アルビカンス 。
敗血症の発生のための非病院条件、主に髄膜炎を引き起こす病原体: Neisseria Meningitidis 、 インフルエンザヘモフィルス どうにか 肺炎連鎖球菌 。

現在、敗血症を認識するために血液中の細菌の存在を見つける必要はないと考えられています。陽性の培養は、急性敗血症の症例の20〜40%にのみ見られます [13] (敗血症性ショックの場合は40-70%)。全身性炎症反応は、病原性抗原または毒素の局所的な拡散によって引き起こされます。
敗血症の出発点である感染症は、腹膜炎、急性膵炎、腎lone腎炎、肺炎、神経感染、潜在性など、さまざまな臓器に開かれ、さまざまな臓器に影響を与える可能性があります。ポーランドの麻酔科および集中治療院の敗血症のためにポーランドのワーキンググループが実施した研究によると、集中治療室に配置する原因を構成する感染の最も一般的な出発点は、腹腔内の感染症でした。

敗血症の危険因子には以下が含まれます。
- 静脈内パンク
- 囚人
- 休憩
- 装飾された補綴物とデバイス
- 機械的肺換気
- 非経口栄養
- 血液と液体の輸血
- 圧力痛と傷の存在。
課外条件では、敗血症は主に子供、青年、高齢者、免疫が低下し、精神的にも肉体的にも弱体化し、大きな人間のクラスター(学校、保育園、幼稚園、兵舎、刑務所)に留まります。

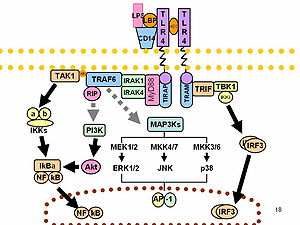
細菌は、敗血症の発達の原因が最も頻繁に行われます。炎症プロセスは、微生物成分が体に影響を与える結果として発達します。最もよく知られている病原性メカニズムには、リポ多糖のメカニズムが含まれます [14] 。リポ多糖(LPS)は、ほとんどのグラム陰性菌の細胞壁に見られるエンドトキシンです。自然な免疫メカニズムであろうと化学療法であろうと、細菌細胞が破壊されると放出されます。血流に入った後、特別な結合タンパク質(LBP)に関連しています。このような複合体は、単球、マクロファージ、好中球の表面にあるCD 14受容体、ならびに血漿循環受容体(後に内皮細胞によって捕獲されます)によって捕捉されます。 LBP-Lipopopolisacharide複合体を結合した後、CD 14はTLR受容体の助けを借りて細胞を細胞に送信します [16] [17] (LPSの場合、TLR 2および4)およびMD-2タンパク質です。
送信されたシグナルにより、阻害剤はNFκB核因子から切断され、この方法で活性化され、細胞核に浸透し、炎症性メディエーターをコードする遺伝子の発現を誘導します。その結果、Interleukina 1、Interleukina 6、Interleukina 12、Interleukina 15、Interleukina 18、TNF-αなどのサイトカインと炎症誘発性ケモカイン。 TNF-αは敗血症反応の主要なメディエーターの1つであり、白血球と内皮細胞を刺激して他のサイトカインや自分を分泌します [18] 。
TNF-αレベルは、急性敗血症のすべての患者で高い。また、実験的研究では、動物への静脈内入院は敗血症の症状を引き起こしました。その結果、ロイコトリエン(強い虚血メディエーター)、プロスタグランジン(PGE2およびプロスタサイクリン拡張末梢血管)、トロムボキサ(血管を狭くして断熱細胞を増加させる)、ICAM、PAF(刺激症、PAFの増加、ICAM)の増加、ICAMの増加、ICAMの増加、ICAMの増加、ICAMSの増加に至る一般的な炎症反応が発生します。 。
発達中の敗血症反応の重要な症状は、血管内除去が散在することです。 TNF-αは単球を刺激して組織因子の発現に刺激します。これは、活性複合体を作成する因子VIIA因子に関連し、因子を活性化します:XおよびIX。コーストカスケードと布地生産の増加が開発されています。血栓症と出血があります(効果はさらにタンパク質C、アンチトンビンIII、およびPAI-1によって強化されます [19] [20] )。
同時に、抗炎症プロセス(CARS -CAR)が全身性炎症反応(SIRS)に発生します – 代償性抗炎症反応症候群 )、とりわけInterleukina 4、Interleukina 10またはInterleukin 13.敗血症中の血液中、TGF-β、コルチゾール、可溶性TNF受容体のレベルも増加し、反応の強度を低下させます。抗炎症因子の利点がある場合、例えば、たとえば、弱体化した人や高齢者では、免疫の障害と敗血症の7性を深める可能性があります [21] 。
敗血症の病因と臓器不全の発達における最大の役割は、内皮に起因しています。炎症性メディエーターを刺激した後の状態、周囲の組織への白血球の接着と移動。これの結果は、内皮と組織の両方に損傷を与えます。
炎症性メディエーターが興奮した後、白血球は、炎症性メディエーターが興奮した後、セレクチン(内皮上のSelectine P and eおよびe Selectine L)の助けを借りて、内皮の表面に蓄積します。細胞間接着分子(ICAM)が関与する接着とロイヤル化が発生します。その後、白血球は、主に毛細血管の壁の壁から(Trichinasによる程度ではないが)周囲の組織に移動します。プロセス全体が内皮損傷につながります。プロザ炎症性サイトカインは細胞のアポトーシスを誘導し、その上で酸素ラジカルの形成につながる活性化好中球の効果が適用されます。

敗血症の病因におけるマルチオルガン不全の発症における大きな役割も、窒素酸化物(II)(NO)に起因しています。炎症性メディエーターによる集中的な刺激を伴う [22] まあ、それはオキシダーゼからミトコンドリアのシトクロムC(SO -CALLED IV複合体)を置き換えます 2 。呼吸鎖は損なわれ、とりわけ過酸化物 – アモチンアニオンなどの酸素ラジカルの増加が、IおよびIII複合体を不可逆的に損傷し、アポトーシスを引き起こします。敗血症は、さまざまな組織のレベルでミトコンドリア障害で発生するため、敗血症は多臓器不全につながります。
敗血症の病因に関与する微生物の他の成分は次のとおりです。
敗血症の過程での臓器の変化 [ 編集 | コードを編集します ]
敗血症の発症中に、臓器レベルでも変化があります。
血管ベアリングは、一酸化窒素の過度の分泌のために過剰です [23] 。 (見上げる)。通常の条件下では、細胞内で産生した後、内皮は周囲の組織に入り、平滑筋細胞に浸透し、グアニルサイクラを活性化します。その後、CGMPレベルとその後の遊離カルシウムレベルの減少が増加します。その結果、筋肉の弛緩が発生します。病理学的に増加した生産により、血管胎盤と不均一な酸素供給が過度に拡大します。
敗血症の発生中、収縮と心臓の弛緩の速度が減速します。これは、窒素およびTNF-α酸化物の結果として、筋膜(いわゆるリアン症受容体)に配置されたカルシウムチャネルの数の減少の結果である可能性があります。これにより、皮肉からのカルシウムイオンの放出速度が減少し、これらのイオンの再取り込みが皮肉メッシュに戻ると同時に減速があります。
敗血症中に発生する血液障害は、主に血管内症候群(DIC)の発生に減少します。それは、凝固時間の延長、フィブリノーゲンと血小板のレベルの減少によって明らかにされています。これは、オムニパン凝固系の刺激と抗蒸着メカニズムの異常な効果によって引き起こされます(抗トロモニンIII、トロンボモジュリン)。これにより、血管内の多数の小さな血栓が形成され、輸送がさらに乱れ、組織による酸素の使用が生成されます。
一般的な感染の悪影響 肝臓 その結果、高ビリルビン血症とアミノトランスフェラーゼのレベルが増加します。敗血症の結果であるこの臓器の低酸素症は、ろくでなしシステムを通る血流の増加につながります。肝不全の症状は、肝臓の流れが不十分な時点で明らかになります。

肺では、中球性浸潤の結果として内皮機能が乱れ、間質組織への液体が肺胞内および肺胞内に流出します。これは、急性呼吸不全症候群(ARDS)の発症につながります。その結果、泡が崩壊し、肺を通って未熟な血液を漏らし、(FRC)および低酸素血症の感受性と機能能力を低下させます。敗血症の間、インターロイキン8肺マクロファージの産生も増加し、最終的に疾患プロセスを深めます。
腎臓では、血管胎盤の拡大と不十分な臓器灌流の結果として急性腎不全が発生し、エンドテリン、トロンボクサンA2、好中球、凝固因子などのさまざまな要因が原因です。オリグリアは通常、故障の症状ですが、多尿症を伴う腎不全が発生することがあります。
敗血症の過程での代謝障害は、身体の過度のストレスの多い反応、飢stres、および障害のある酸素代謝によって引き起こされます。グルカゴンとカテコールアミンの増加により、インスリンレベルが同時に増加するため、過剰なグルコース産生が発生します。敗血症の間、グルコースはグルタミン内の障害です(体のエネルギー需要の増加により、グルコースレベルはタンパク質の分解によって補完されます)。これは、グルタミンを含む活性の減少のために起こります。
同時に、胃腸壁内のグルタミンレベルの低下の結果として、マルチオルガン障害の機能と開発の機会が発生します。初期相における脂質の変換は、異化の重症度と遊離脂肪酸(FFA)への分裂の増加に沸騰します。後の段階では、FFAの使用とケトン体が損なわれています。激化嫌気性代謝、ならびに進行性低酸素症と虚血の結果として、乳製品/熱葉関係のピルビン酸および障害のレベルは減少します。

敗血症の臨床像は、プロセス全体の段階に依存しています。最初の期間には、これらはSo -Calledの症状かもしれません全身性炎症反応(これらの少なくとも2つ):
- 1分あたり90拍を超える心臓活動
- 体温36°C未満または38°Cを超える
- 自発呼吸の頻度は1分あたり20を超えます。ガス血液のパコ動脈検査で 2 4.3 kPa未満(32 mm Hg)
- mm³の4,000細胞未満の血液中の白血球の数、またはmm³の12,000細胞を超える細胞、または未熟不活性顆粒球の存在
さらに、特定の感染症の症状が存在する場合があります。たとえば、髄膜炎:
- 幼児で:
- 熱
- 食欲はありません
- 嘔吐
- 下痢
- 絶望的な泣き声、クウィルニア
- いらいら
- ヘッドベンド
- 脈動するフォント
- やがん
- 皮膚の酸化キモシス症
- 年長の子供と大人:
- 熱
- 嘔吐
- 頭痛
- 斜頸
- 写真恐怖症
- やがん
- 関節痛
- 発作。
新しい敗血症治療ガイドラインに従ってSIRS診断基準が覚えておく必要があります 彼らは十分ではありません 特異性が不十分であるため、敗血症を認識すること。現在、敗血症を認識するためのより重要な基準は、臓器不全の程度の評価であると考えられています。
治療がない場合、または不適切な治療がない場合、特定の臓器やシステムの失敗の症状が表示されます。
- 中枢神経系 – 脳症の症状、意識の乱れ、栄養症状。
- 呼吸器系 – 急性呼吸不全症候群(ARDS)、酸化指標(PAO 2 /ワイヤー 2 )<250 mm Hg(他の呼吸器疾患の存在により、指標は200 mm Hg未満です);
- 心血管系 – 最初は多動性循環特徴、次に急性循環不全、低血圧(収縮期圧<90 mm Hgまたは媒体圧<70 mm Hg)は、適切な水分補給で1時間> 1時間> 1時間、または正常な血圧を維持するための血管障害物を投与する必要性 – 敗血症性ショック;
- 尿系 – 急性腎不全、ディウレザは、適切な水分補給、標準の上限を上回る血清クレアチニン濃度で2時間<0.5 ml/kg/h減少します。
- 肝臓 – 急性肝不全、ビリルビン濃度> 3規範の上限、黄und、INR> 3.0;
- 消化器系 – 腸炎、急性膵炎、腸閉塞、腹膜炎。
- 血液障害 – 血管内スケール症候群(DIC)、血小板数<100,000/μl、または3日前からのマーキングの値の50%未満、または24時間前からの30%の値、リンパ腫のような変化、貧血。
- 代謝障害-NON-組織酸性、乳酸塩> 1.5規範の上限1.5、動脈pH <7.3、過剰原理(BE)<-5 mmol/l。
これらの障害の発生には、第1系の機能不全による1つのシステムの強化障害で構成される悪循環のメカニズムがあります。実際、これはマルチ面のメカニズムであり、変化は複雑な接続ネットワークによって接続されています。結果は通常、多臓器不全症候群であり、しばしばひどい結果につながります。
診断 [ 編集 | コードを編集します ]
敗血症の診断は、以前はSIRS症状の声明に基づいていました。敗血症を認識するための現在の基準は、スケールでの評価の結果の突然の変化です ソファー ( 敗血症関連の臓器不全評価スコア )感染の疑いがある場合、少なくとも2ポイント。次の段階は、微生物研究における特定の病原体の存在の確認です。 2つの血液サンプルは、別の静脈穿刺から、および48時間以内に導入された各血管カテーテルから診断のために採取されます [24] 。抗菌薬の経験的治療の実施前に血液サンプルを採取することをお勧めします。推定される病因に応じて、文化のための資料は他の場所からも取られています。
敗血症を確認する特定の実験室マーカーはありません。 CRPマーキングで使用されます [26] 感度と特異性が不十分なため、プロカルチトニン(PCT) [27] それらは、炎症の監視(重症度の評価)のみに使用されます(PCTは、マルチオルガン障害を伴う敗血症の監視においてより多くの有効性を示しています [28] .) W wykrywaniu procesu zapalnego i ocenie skuteczności leczenia stosuje się również oznaczanie poziomu leukocytów (morfologia z rozmazem i oceną procentowej obecności poszczególnych elementów morfotycznych), OB czy interleukiny 6.
診断プロセスでは、イメージングテストも感染の焦点を見つけるために大きな役割を果たします。推定される病因、肺X X線、超音波(主に腹腔)、CTなどに応じて行われます。
臓器の機能障害は、静脈および動脈ガスガス測定、血清乳酸レベル、止血パラメーターの評価、腎(クレアチニン、尿素)または肝臓(Aspat、Alex、Bilirubin)などの臨床検査を通じて監視されます。
鑑別診断にはHLH(hemofagyt症候群)も含める必要があります [29] 。
敗血症の治療は大きな臨床的問題です。患者に適切なケアを提供できる集中治療ユニットで実施する必要があります。それは長期にわたって、大きな財政的支出を必要とします。欧州連合諸国では、年間治療費は67億ドルで、米国では170億ドルです [30] 死亡率が高いことに負担をかけられています。
予備的なアンチショック手順 [ 編集 | コードを編集します ]
患者が集中治療室に移される前に、敗血症の直後に開始する必要があります。治療は、主に、最初の6時間に8〜12 mm Hg(機械的に換気された患者12-15 mm Hg)、中程度の血圧> 65 mm Hg、ディウレザ> 0.5 ml/kg/h、中央血液植物の酸素化水素と酸素化> 0.5 ml/kg/hで中央の血圧(12-15 mm Hg)で中央静脈圧を達成するような量の液体の輸血で主に構成されています。 2 > 70%。ヘモグロビン飽和度が70%を超え、中心静脈圧の推奨レベルで、患者はヘマトクリット> 30%またはドブタミンからの静脈内注入を達成するために、赤血球濃縮物(KKCZ)をそのような量に移動します(最大用量20μg/kg/min)。
抗生物質療法 [ 編集 | コードを編集します ]
静脈内抗生物質投与は、重い形の敗血症を診断するのに1時間以内に開始する必要があります(微生物検査のためにサンプルを採取した後)。当初、経験的抗生物質療法は、幅広い作用を伴う抗菌薬を使用して使用されます。これは、少なくとも1つは推定の病因因子に直面して活性を示すはずです。敗血症を引き起こす可能性のある特定の病原体が敏感な結果である患者間のより大きな死亡率の結果である初期の抗生物質治療を組み合わせることができない [最初に30] [32] [33] 。肯定的な培養を得た後、抗生物質に沿って標的治療が実施されます。幅広い作用で治療抗生物質からできるだけ早く離れるべきであり、薬剤耐性の発達に対抗する必要があります。治療の有効性に応じて、7〜10日間持続するはずです。
感染の発生の除去 [ 編集 | コードを編集します ]
感染源であるbonき火を取り除くように努力する必要があります。感染の種類に応じて、作用は膿瘍の排水、壊死(壊死腫瘤の除去)、血管および膀胱カテーテルの除去、またはより大きな外科的処置で構成されている場合があります。 [34] 。感染源の迅速な習得は、生存の増加において非常に重要です [35] 。
体液 [ 編集 | コードを編集します ]
クリスタロイドまたはコロイドが主に使用されます(自然または人工) [36] 。当初、30分で500〜1000 mlのクリスタロイド(または300〜500 mLのコロイド)、または圧力の成長の存在に応じて、手順が繰り返されます(SO clowed液試験)。患者は肺浮腫を避けるために観察されるべきです。通常、最初の24時間には、液体に対する高い需要があり、その損失を大幅に超えています。
薬剤の分配 [ 編集 | コードを編集します ]
適切な量の液体を輸送した後、敗血症性ショックが発生します。血圧剤は治療に使用されます(血管縮小薬)。それらは、臓器と低酸素の不十分な灌流(血液供給)の指標である血清中の乳酸濃度を制御することによって投与できます。血管症状は、血管ベアリングに液体を補充した後に投与する必要がありますが、特に重度の場合には、治療の開始時にも使用できます。ノルアドレナリンとドーパミンは、最初の薬物として使用されます。耐性ショックでは、バソプレシンを与えることを検討してください。
心筋収縮性を高める薬物 [ 編集 | コードを編集します ]

ドブタミンは、小さな心投げで患者に投与することができます。共存する低血圧では、容器の縮小薬と組み合わせることができます。標準上の心臓指標の値は増加すべきではありません [37] 。
皮質療法 [ 編集 | コードを編集します ]
適切な水分補給に反応せず、血管腫瘍の使用を必要とする敗血症性ショックの人々にコルチコイドを使用することをお勧めします。ヒドロコルチゾンは通常、1日あたり200〜300 mgの用量でパルス(3〜4用量)または7日間連続注入で投与されます。 [38] [39] [40] 。投与量を推奨するよりも与えてはいけません [41] 。
活性化されたタンパク質c [ 編集 | コードを編集します ]
再結合されたヒト活性化Cタンパク質(RHAPC、Drotrekogin)は、敗血症性ショックまたは、例えば出血のリスクの増加の形で禁忌がない場合、多臓器不全に使用する必要があります。その有効性の証拠を収集することができなかったため、現在使用から撤回されています [42] 。
血液製剤 [ 編集 | コードを編集します ]
赤血球濃縮物は、ヘモグロビンレベルが7.0 g/dL未満に低下し、7.0〜9.0 g/dLを努力するときに輸血する必要があります。エリスロポエチンは、腎不全のために赤血球の産生が阻害される状況を除いて、推奨されません。凝固障害が共存する場合にのみ、凍結したばかりの血漿は計画された外科的処置の前にのみ使用する必要があります。アントビンIIIは効果がないため推奨されません [43] 。タイル血球濃縮物は、5,000/mm³未満の減少で輸血する必要があります。出血の重大なリスクがある場合、または計画された外科的処置前に、より高い値でターニングも行われるべきです。
コルチゾール、ビタミンC、およびビタミンB1の静脈内投与 [ 編集 | コードを編集します ]
DRの指示の下で実施された予備研究の結果。イースタンバージニア医科大学(EVMS)のポーラマリカは、補助療法の一部としてコルチゾール、ビタミンC、ビタミンB1の初期静脈内投与が敗血症の進行を止めるのに効果的であることを示しています。この治療の有効性は、オールドドミニオン大学でも確認されています。この研究は、47人の2つのグループで実施されました。そこでは、対照群で19人の死亡があり、補助療法の対象となるグループである4人の死亡者がいました。これらの予備的な調査結果を確認するための研究がまだたくさんあります [44] 。
上記の試験 [44] それは遡及的な研究であり、関心と深刻な批判の両方で会いました。これまでのところ、追加のテストが実施されており、合計1144人の患者に関する別の遡及的検査が行われました。 [45] 、および24人の患者の二重ブラインドサンプル [46] 。両方の研究では、敗血症患者の生存を示していません。現在、2020年に終了するために、推定400人の患者のダブルサンプルダブルテストが実施されます [47] 。
補完的な治療 [ 編集 | コードを編集します ]
敗血症の有益な効果は、スタチンの使用を補助療法としてもたらすことができます [51] [52] 、特に敗血症の前と患者の状態改善段階で投与された場合 [53] 。

集中治療室の死亡率は高い [54] 。敗血症では16%、重敗血症36%、敗血症性ショックでは58%です [55] 。平均治療時間は約19日です [十] 。
西ヨーロッパと米国では、死亡率は約30%と推定されています [十] 。
敗血症の最大の症例は、主に集中治療部門で病院内で記録されています。予防方法として、侵襲的な手順の数の制限、ドナーキュラーおよび水疱性カテーテルの確立時間、厳密に定義された無菌原理の使用、病院感染の積極的な治療の使用。病気の考えられている抗菌治療とグルココルチコステロイド投与を避けてください。
非病院条件では、適切な衛生が予防において主要な役割を果たします。敗血症の主な原因である髄膜炎を引き起こす病原体に対するワクチン(非学校)。病気の人と密接に接触した場合、抗生物質の予防用量が与えられます。
免疫力学的 [ 編集 | コードを編集します ]
最も効果的な予防方法は、ワクチン接種 – 活性免疫予防です。ワクチン接種は敗血症を防ぐことはできませんが、敗血症につながる可能性のある病原体の感染頻度を減らすだけです。
| 病原体 | ワクチン接種期間 | |||||
|---|---|---|---|---|---|---|
| Haemophilus influenzae typu b | ||||||
| 肺炎連鎖球菌 | ||||||
| Neisseria Meningitidis | ||||||
|
¹ – 最大3歳までの子供に推奨 |
||||||
| 保健省によって資金提供された義務的な予防接種 | ||||||
| 目的ですが、保健省によって資金提供されていない推奨予防接種 | ||||||
| ワクチン接種の年齢、この場合は2ヶ月の年齢 | ||||||
化学予防 [ 編集 | コードを編集します ]
感染者との密接な接触の場合、抗生物質(または化学療法)の予防投与が使用されますが、100%の保護は与えません。
髄膜炎菌に感染すると、病気の7日以内に患者と接触した人に化学予防が推奨されます。密接な接触が理解されるように:
- 病気の人と同じ場所にあるアパート。
- 深いキスを含む親密な接触。
- 病気の人と同じ場所で眠ることは、主に寮、兵舎に関係しています。
- 患者の気道からの分泌物との直接接触。
najczęściejstosujesięrifampicynę – doustnie przez 2 dni co 12 godzin(dorośli600mg; dzieci> 1.mイル。 Tylko udorosłych)i ceftriakson – domięśniowo、jednorazowo(dorośli250mg; dzieci <15。rなり)。
インフルエンザによって引き起こされる髄膜炎の疾患が発生した場合、家族の1人が4歳未満の場合、予防はすべての世帯員をカバーします(感染のリスクは子供にとって特に高い)。リファンピシンは、20 mg/kg(1日あたり最大600 mg)の用量で1日1回4日間使用されます。
肺炎の二重感染症では、閉鎖環境は特に脆弱ですが、刑務所、兵舎、養護施設です。予防では、リファンピシンは12時間ごとに10 mg/kgの用量で2日間使用されます。
妊娠中および授乳中の女性では、推奨される抗生物質は筋肉内で筋肉内で250 mgです。
- ↑ a b 成人の議事録と敗血症のショック。 SSC 2016ガイドラインの議論 [アクセス2017-12-23] ( pol。 )) 。
- ↑ 内疾患。 EBMに基づくマルチメディアハンドブック 、 アンドルゼジ 顎 (赤。)、 ジョージ Alkiewicz 、Krakow:Practical Medicine、2005、ISBN 83-7430-031-0 、OCLC 830805120 。
- ↑ Gdañsk2006、Medica Isbn経由 83-60072-20-5-5 。
- ↑ ポズナン2006、医科大学の科学出版社イスブン、ポズナンのカロル・マルシンコフスキー 83-60187-33-9 。
- ↑ ために 素晴らしい医療辞書 、パン、ワルシャワ、PZWL、1996年。
- ↑ ドイツ敗血症社会 – 敗血症の歴史 。 Sepsis-geesellschaft.de。 [アーカイブ このアドレス (2012-10-27)]。 。
- ↑ Pfeiffer R. コレラの免疫の性質と特定の細菌殺菌プロセスに関するさらなる研究 。 「Zschr hyg感染症」、p。1–16、1894。
- ↑ ロジャーC. 骨 私はイニ 、 敗血症と臓器不全の定義と敗血症における革新的な治療法の使用に関するガイドライン。 ACCP/SCCMコンセンサス会議委員会。アメリカの胸部医師/救命救急医療協会 、「胸」、101(6)、1992、s。 1644–1655、doi: 10.1378/Chest.101.6.1644 、PMID: 1303622 。
- ↑ Rフィリップ Dellinger 私はイニ 、 重度の敗血症と敗血症性ショックの管理のための敗血症キャンペーンガイドライン 、「CRI Care Care」、32(3)、2004、s。858-873、2: 10.1097/01.ccm.0000117317.18092.e4 、PMID: 15090974 。
- ↑ a b c d Dane Za ポーランド麻酔学会と集中治療室でのセプサのポーランドワーキンググループ 。
- ↑ Martin GS、Mannino DM、Eaton S、Moss M. 1979年から2000年までの米国の敗血症の疫学 。 「N Engl J Med。」 4月17日; 348(16)、pp。1546–1554、2003。 12700374 。
- ↑ andrzej szczeklik: 内疾患 。 Krakow:Practical Medicine、2005、pp。II、2064。ISBN 83-7430-069-8 。
- ↑ a b として。 Fauci、E。Braunwald、K.J。 Isselbacher、J.D。Wilson、J.B。Martin、D.L。 Kasper、S.L。ハウザー、D.L。ロンゴ(赤)、 Harrisona内部 、ルブリン、wydawnictwo czelej sp。 Z O.O.、pp。1151、Vol。II、2001、ISBN 83-88063-41-3 。
- ↑ a b Erridge C、Moncaca-Siteto OL、Morgan R、Young M、Poxton IR。 アシネトバクターbaumanniiリポ多糖類は、Toll様受容体4シグナル伝達を介したヒト単球の活性化の強力な刺激剤です。 。 「J Med Microbiol。」 2月; 56(Fri 2)、pp。165–171、2007。PMID: 17244795 。
- ↑ Ghotaslou R、Ghorashi Z、Nahaei Mr. 新生児敗血症における肺炎Klebsiella肺炎:イランのタブリスの小児病院での3年間の研究 。 「日本の感染症ジャーナル」。 Maj; 60(2–3)、s。 126–128、2007。PMID: 17515647 。
- ↑ ミラシャリ氏、リバーグT. Neisseria Meningitidisのリポ多糖類によって誘発される単球TNF-Alpha産生におけるToll様受容体(TLR)2、TLR4、およびCD14の発現と関与 。 「Med Sciプロンプト。」 8月; 9(8)、pp。316–324、2003。 12942028 。
- ↑ Skinner NA、Macisaac CM、Hamilton、およびVisvathan K. 敗血症関連抗原に応答したCD14DIMCD16+単球上のToll様受容体(TLR)2およびTLR4の調節 。 「Cllin Exp Immunol。」 8月; 141(2)、pp。270–278、2005。PMID: 15996191 。
- ↑ Okajima K, Harada N, Nakagawa T. 重度の敗血症の発症における内皮機能障害の役割病態機構、臨床検査による評価、および新しい治療戦略 。 „ Rinsho Byori。 ” Marzec; 55(3)、s。 280-289、2007。PMID: 17441473 。
- ↑ Madoiwa S, Nunomiya S, Ono T, Shintani Y, Ohmori T, Mimuro J, Sakata Y. プラスミノーゲン活性化因子阻害剤1は、敗血症誘発性播種性血管内凝固における予後不良を促進します 。 「Int J Hematol。」 12月; 84(5)、pp。398–405、2006。PMID: 17189219 。
- ↑ Gando S, Kameue T, Nanzaki S, Nakanishi Y. 播種性血管内凝固は、全身性炎症反応症候群の頻繁な合併症です 。 „雪機産物。」。 luty; 75(2)、s。 224–228、1996。PMID: 8815564 。
- ↑ Ashare A、Powers LS、Butler NS、Doerschug KC、Monick MM、Hunninghake GW。 抗炎症反応は、敗血症における感染の死亡率と重症度に関連しています 。 「Am J Physiol Lung Cell Mol Physiol。」。 Kwiecień; 288(4)、2005年。PMID: 15579629 。
- ↑ Yin GQ、Du KH、Gu FR、Fang ZX、Tang JQ、Zhong B、Zhu XY、Wu YW、Lu CP。 初期相内毒性ショック誘発性心筋損傷は、マカク霊長類におけるINOSおよびSELECTIN発現を増加させる 。 「ハートラングサーキング。」 4月; 16(2)、pp。85–92、2007。PMID: 17314070 。
- ↑ Asakura H, Asamura R, Ontachi Y, Hayashi T, Yamazaki M, Morishita E, Miyamoto KI, Nakao S. 選択的誘導性誘導性一酸化窒素シンターゼ阻害は、LPS誘発DICモデルラットの臓器機能障害とエンドセリンレベルの上昇を減衰させます 。 „ J Thromb Haemost。」。 Maj; 3(5)、s。 1050–1055、2005。PMID: 15869603 。
- ↑ Blot F、Schmidt E、Nitenberg G、TancrèdeC、Leclercq B、Laplanche A、Andremont A. 中央毒と末梢血の初期の陽性は、カテーテル関連の敗血症を非常に予測しています 。 「J Clin Microbiol。」 1月; 36(1)、pp。105-109、1998。PMID: 9431930 。
- ↑ ワインスタインMP、レラーLB、マーフィーJR、リヒテンシュタインKA。 陽性血液培養の臨床的意義:成人における菌血症と真菌血症の500エピソードの包括的な分析。 I.実験室および疫学的観察 。 「Rev Infect Dis。」 1月〜2月; 5(1)、pp。35-53、1983。 6828811 。
- ↑ Kyr MM、Fedora MM、Elbl LL、Kugan NN、Michalek JJ。 敗血症患者のC反応性タンパク質レベルに対する敗血症状態と外傷のモデリング効果:遡及的研究 。 「Crit Care。」 7月28日; 11(3)、2007年。PMID: 17598889 。
- ↑ Suprin E、Camus C、Gacouin A、Le Tulzo Y、Lavoue S、Feuillu A、Thomas R. Procalcitonin:医療ICUにおける感染の貴重な指標? 。 「集中治療薬」 9月; 26(9)、pp。1232–1238、2000。PMID: 11089747 。
- ↑ 。 Luzzani A、Polati and 、、 Dorizzi R、Rungatscher A、Pavan R、Merlini A. 敗血症のマーカーとしてのプロカルシトニンとC反応性タンパク質の比較 。 「Crit Care Med。」 7月; 31(6)、pp。1737–1741、2003。 12794413 。
- ↑ ラファウ マチョウィッチ 、 度胸 ジャンカ 、 wieslaw wiktor-jedrzejczak 、 似ているが同じではない:HLHと敗血症の鑑別診断 、「腫瘍学/血液学の批判的レビュー」、114、 2017年 、s。1–12、2: 10.1016/j.ristrevonc.2017.03.023 、ISSN 1879-0461 、PMID: 28477737 [アクセス2017-05-15] 。
- ↑ Grajyna Ciechomska。 深刻な進歩の顔 s 「Gazeta Lekarska」。 01、2002。
- ↑ Kreger Be、Craven de、McCabe WR。 グラム陰性菌血症。 IV。 612人の患者における臨床的特徴と治療の再評価 。 「Am J Med。」 3月; 68(3)、pp。344–355、1980。PMID: 6987871 。
- ↑ Leibovici L、Shraga I、Drucker M、Konigsberger H、Samra Z、Pitlik SD。 血流感染症患者における適切な経験的抗生物質治療の利点 。 „ J Intern Med。」。 ListOpad; 244(5)、s。 379–386、1998。PMID: 9845853 。
- ↑ イブラヒムEH、シャーマンG、ワードS、フレイザーVJ、コレフMH。 ICU環境での患者の転帰に対する血流感染症の不十分な抗菌治療の影響 。 “胸。” 7月; 118(1)、pp。146–155、2000。PMID: 10893372 。
- ↑ Marshall JC、Maier RV、Jimenez M、Dellinger EP。 重度の敗血症と敗血症性ショックの管理におけるソース制御:エビデンスに基づくレビュー 。 「Crit Care Med。」。 ListOpad; 32(11 Suppl)、s。 513–526、2004。PMID: 15542959 。
- ↑ マイケル・D・ハウエル、アンドリュー・M・デイビス。 敗血症と敗血症性ショックの管理 。 「ジャマ」、2017年1月19日。doi: 10.1001 / jama.2017.0131 。 [アクセス2017-01-29]。 ( 。 )) 。
- ↑ Alderson P、Schierhout G、Roberts I、Bunn F. 重症患者の液体蘇生のためのコロイドと晶質 。 「CochraneデータベースSyst Rev.」。 2、2000。PMID: 10796729 。
- ↑ Gattinoni L、Brazzi L、Pelosi P、Latini R、Tognoni G、Pesenti A、Fumagalli R. 重病患者における目標指向の血行動態療法の試験。 SVO2共同グループ 。 「N Engl J Med。」 10月19日; 333(16)、pp。1025–1032、1995。 7675044 。
- ↑ Anne Dagille V、Champtier C、Bolltage PE、Worthz G、Ja、およびCapello、およびChape、Chape、Chape in Chartsのセル。 敗血症性ショックの患者の死亡率に対する低用量のヒドロコルチゾンおよびフルドロコルチゾンによる治療の効果 。 「キャビティ」。 8月21日; 288(7)、pp。862–871、2002。PMID: 12186604 。
- ↑ Briegel J、Forst H、Haller M、Schelling G、Kilger E、Kuprat G、Hemmer B、Hummel T、Lenhart A、Heyduck M、Stoll C、Peter K. ヒドロコルチゾンのストレス投与量逆ハイパーダイナミック敗血症ショック:前向き、無作為化、二重盲検単一中心研究 。 「Crit Care Med。」 4月; 27(4)、pp。723–732、1999。PMID: 10321661 。
- ↑ Bollaert PE、Charpentier C、Levy B、Debouverie M、Audibert G、Larcan A. ヒドロコルチゾンの超生理学的投与量による敗血症性ショックの逆転 。 「Crit Care Med。」 4月; 26(4)、pp。645–650、1998。PMID: 9559600 。
- ↑ 退役軍人局の体系的な敗血症協同研究グループ。 全身性敗血症の臨床徴候患者の死亡率に対する高用量グルココルチコイド療法の影響 。 「N Engl J Med。」 9月10日; 317(11)、pp。659–665、1987。 2888017 。
- ↑ http://www.gif.gov.pl/rep/gif/pdf-y/wc/wc_2011-10-26-057.pdf 主任医薬品検査官の決定。
- ↑ Warren BL。、Eid A.、Singer P.、Pillay SS。、Carl P.、Novak I.、Chalupa P.、Atherstone A.、PénzesI.、KüblerA。、Kubler A.、Knaub S.、Keineecke Ho。、HeinrichsH。、SchindelF。、Juers M. 重病の患者の世話。重度の敗血症における高用量抗抗抗ロンビンIII:ランダム化比較試験 。 「ジャマ:アメリカ医師会の雑誌」。 15(286)、s。 1869–1878、padziernik 2001. pmid: 11597289 。
- ↑ a b Pe Marik、V Khangoora、R rivera、Mh Hooper I Inni。 重度の敗血症と敗血症性ショックの治療のためのヒドロコルチゾン、ビタミンC、およびチアミン:後の研究後の研究 。 「Sciencedirect」、2016-12-06。エルゼビア。 doi: 10.1016/j.chest.2016.11.036 。 PMID: 27940189 。 ( 。 )) 。
- ↑ Tae Gun すね 私はイニ 、 救急部門における敗血症性ショックのある患者への初期ビタミンCおよびチアミン投与:前後のコホート研究の傾向スコアベースの分析 、「Journal of Clinical Medicine」、8(1)、 2019年 、doi: 10.3390/jcm80102 、ISSN 2077-0383 、PMID: 30654592 、PMCID: PMC6352246 [アクセス2019-03-30] 。
- ↑ ニキル ヤダブ 私はイニ 、 心臓手術後の敗血症および敗血症性ショックの治療のためのヒドロコルチゾン、ビタミンC、およびチアミン 、「麻酔のインディアンジャーナル」、62(12)、 2018年 、s。934、2: 10.4103 / proud.361_18 、ISSN 0019-5049 [アクセス2019-03-30] ( 。 )) 。
- ↑ 敗血症性ショックのためのビタミンC、ヒドロコルチゾン、チアミン 、[W:] ClinicalTrials.gov [オンライン]、国立衛生研究所、NCT03592693 [アクセス2019-03-30] ( 。 )) 。
- ↑ Schlienger JL。、Pradignac A.、Vinzio S.、Luca F.、Suna C.、Grunenberger F.、Goichot B. [重病の高血糖:意味と治療。] 。 「Presse Medicale(パリ、フランス:1983)」、2008年12月。Doi: 10.1016/j.lpm.2008.07.020 。 PMID: 19056206 。
- ↑ Mehta RL、McDonald B、Gabbai FB、Pahl M、Pascual MT、Farkas A、Kaplan RM; ICUにおけるARFの治療のための共同グループ。 急性腎不全のための連続対断続的透析の無作為化臨床試験 。 「腎臓int。」 60(3)、pp。1154–1163、2001 9月。 PMID: 11532112 。
- ↑ クーパーDJ、ハーバートソンMJ、ヴェルナーHA、ウォーリーKR。 重炭酸塩は、ブタのL-乳酸酸血症中に左心室収縮性を高めません 。 「Am Rev Respir Dis。」 8月; 148(2)、pp。317–322、1993。 8342893 。
- ↑ Cunnington A.、Nadel S. 敗血症の新しい治療法 。 「薬化学の現在のトピック」。 7(8)、s。 603–614、2008。PMID: 18473886 。
- ↑ Giusti-Paiva A.、Martinez Mr.、Felix JV。、Da Rocha MJ。、Carnio Ec。、Elias LL。、Antunes-Rodrigues J. シンバスタチンは一酸化窒素の過剰生産を減少させ、ラットの内毒性ショックによって誘発される血管反応性障害を元に戻します 。 「ショック(ジョージア州オーガスタ)」 3(21)、pp。271–275、2004年3月。Doi: 10.1097/10.Sh.0000115756.74059.ce 。 PMID: 14770041 。
- ↑ Woerndle Rh。、Maxwell DL。 スタチンと敗血症:良い弾丸、消滅するターゲット 。 「米国骨症協会のジャーナル」。 9(108)、s。 486–490、Wrzesień2008。PMID: 18806077 。
- ↑ フリードマンG、シルバE、ヴィンセントJL。 敗血症性ショックの死亡率は時間とともに変化しました 。 「Crit Care Med。」 12月; 26(12)、pp。2078–2086、1998。PMID: 9875924 。
- ↑ andrzej szczeklik: 内疾患 。 Krakow:Practical Medicine、2005、pp。II、2068。ISBN 83-7430-069-8 。
- ↑ 2007年3月27日、2007年に感染症に対する保護予防接種を実施する原則に関するチーフ衛生検査官のコミュニケーションへの併合。 PDF形式の全文。
- zdzisławdziubek: 感染症および寄生疾患 。ワルシャワ:ワルシャワ、PZWLメディカルパブリッシングハウス、2000、pp。293–299。 ISBN 83-200-2393-9 。
- A.S. Fauci、E。Braunwald、K.J。Isselbacher、J.D。Wilson、J.B。Martin、D.L。Kasper、S.L。Hauser、D.L。Longo: Harrisona内部 。 Lublin:Wydawnictwo czelej sp。 Z.O.O.、2001、pp。II、1151-1158。 ISBN 83-88063-41-3 。
- WłodzimierzJanuszewicz、Franciszek(ed。)Kokot: 内部 。ワルシャワ:PZWL Medical Publishing House、2005、p。bolumeIII、1442-1446。 ISBN 83-200-2873-6 。
- andrzej szczeklik、piotr gajewski: 内部szczeklik 。 Krakow:Practical Medicine、2017、pp。II、2063-2068。 ISBN 83-7430-069-8 。
- 「実用的な薬。特別版:重度の敗血症と敗血症性ショックの議事録。」 1/2004、2004。 Krakow:実用的な薬。 ISSN 0867-499x 。 PDF形式の全文
- 敗血症病理学 。教授の開発。ボグダン・カミスキに基づいてSnowden Ch。、Kirkman E. 敗血症の病態生理学 。 br。 J.アナエスト。 CEPDレビュー、2002; 2:11-14 PDF形式の全文
- 行動の原則Neisseria Meningitidisおよびその他の微生物によって引き起こされる中枢神経系感染症の場合 。中枢神経系感染症(Korun)の細菌診断センターの開発。国立公衆衛生研究所。 2004年。 PDF形式の全文
- AndrzejKübler: sepsa 。 Wrocław:Edra Urban&Partner、2017。ISBN 978-83-65835-07-9 。
Recent Comments