Telangiectazja – Wikipedia
Artykuł w Wikipedii, Free L’Encyclopéi.

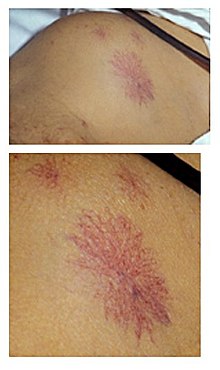
. Telangiectazja ( Telangiptasias Lub angioektazie Dla osób mówców angielskich) wyznacz różne formy rozszerzenia małych naczyń krwionośnych znajdujących się w pobliżu powierzchni skóry, błon śluzowych lub białej oka, gdy to „rozszerzenie naczyniowe” jest nienormalne ze względu na jego rozmiar ( 0,5 ma Pierwszy milimetr średnica [[[ Pierwszy ] ) i jego trwałość.
Mogą one składać się z nieprawidłowych agregatów tętniczek, naczyń włosowatych lub żył. Ich kolor różni się w zależności od czerwonego do fioletu. Są rzadkie u dzieci.
. Telangiectazja może wystąpić w dowolnym miejscu na ciele. Często pojawiają się w obszarze nosa, policzków i podbródka. Mogą również rozwijać nogi (na górze uda, poniżej kolana i często wokół kostek); ogólnie w podeszłym wieku.
Pacjenci, którzy na to cierpią, są leczeni przez dermatologów, flebologów lub specjalistów w zakresie radiologii interwencyjnej.
Telangiktazja jest „nielodowa”, to znaczy, że nie zmienia się w wyglądzie z bicie serca; Jego układ jest delikatny i kręty, mierząc kilka milimetrów o długości kilku centymetrów, często w arboracji lub w sieci. Najczęściej znajduje się, szczególnie na twarzy.
Należy go odróżnić od normalnego naczynia skórnego obserwowanego przez przezroczystość naskórka i zanikową skórę skóry.
Telangiktazja są zmianami naczyniowymi, wybielają one podczas testowania w disicopii (przy zastosowaniu nacisku na skórę; ciśnienie palca lub szklana płyta umożliwiająca obserwowanie każdej zmiany koloru [[[ 2 ] ).
To trwałe rozszerzenie małych naczyń skóry może mieć kilka pochodzenia (nabyte lub wrodzone):
Przyczyny wrodzone [[[ modyfikator |. Modyfikator i kod ]
W tym przypadku są to często wtórne objawy dziedzicznego uczucia (z których wiele ma objawy lub konsekwencje wpływające na skórę, z których w postaci telangiektazji [[[ Pierwszy ] ).
Te przyczyny są w szczególności:
Inne przyczyny (nabyte) [[[ modyfikator |. Modyfikator i kod ]
Jest to możliwy objaw:
Skleroterapia była zalecanym leczeniem, przedstawionym jako preferowana dla lasera w celu wyeliminowania telangiektazji i małych żył nóg żylaków [[[ 6 ] ; To leczenie polega na wstrzykiwaniu „leku na stwardnienie” do żyły chorych, aby stwardnienie i cofa się. Jednak ostatnie wskazówki i dowody wymagają skleroterapii z powodu problemów związanych z pianką zawierającą stwarunek, który może być irytujący. Szybko jest również napędzany przez układ krążenia do serca pacjenta i w jego płucach, nawet w niektórych przypadkach, do mózgu przez owalny otwór [[[ 7 ] . Doprowadziło to do obaw związanych z bezpieczeństwem tego leczenia (skleroterapii) dla telangiektazji i żylaków. Przypadki udaru mózgu i przejściowych wypadków niedokrwiennych rzeczywiście zaobserwowano po skleroterapii [[[ 8 ] .
Żylaki żylaki można leczyć ze skleroterapią piankową, leczeniem laserem położeniowym, usuwaniem częstotliwości radiowej lub operacji. Skleroterapia wydaje się być rozwiązaniem o największym ryzyku, w szczególności pod względem ogólnoustrojowego ryzyka PST, zatorowości płucnej i udaru mózgu. Skleroterapia w leczeniu żylaków stanowi również problemy z kolorowaniem, a czasem owrzodzeniem. Ponadto często konieczne jest kilka sesji leczenia.
Telangiktazje twarzy są często traktowane laserem. Laseroterapia wykorzystuje wiązkę światła, która jest pulsowana na żyłach, aby je uszczelnić, zmuszając je do rozpuszczenia. Te zabiegi oparte na lekkich obróbce wymagają odpowiedniego ogrzewania żył. Mogą prowadzić do zniszczenia gruczołów potu (ryzyko wzrasta wraz z liczbą zabiegów).
- (W) Goldman, Mitchel P (1995). Leczenie skleroterapii żylaków i telangiectatycznych nóg (2 wydanie). St. Louis: Mosby. (ISBN 0-8151-4011-8 ) .
- (W) Marks, James G; Miller, Jeffery (2006). Lookbill and Marks ‘Zasady dermatologii (Wydanie 4). Elsevier Inc. Strona (ISBN 1-4160-3185-5 ) .
- (W) Johnson BA, Nunley JR, ‘ Leczenie łojotokowego zapalenia skóry » W Jestem lekarzem W tom. sześćdziesiąt jeden, N O 9, W P. 2703–10, 2713–4 (PMID 10821151 W Czytaj online )
- Rodriguez C et theillet C., Ataxia-toulangictasy i rak: pytanie otwarte = ataksja-talangiktazja i rak: autor otwartych pytań (autora) ; Biuletyn du rak; (ISSN 0007-4551 ) ; 1997, t. 84, No7, s. 763–766 (19 ref.) ( Podsumowanie/arkusz INIST/CNRS )
- E. Osetowska & H. Traczynska (1964), O ataksji z teangiektazją, obserwacja anatomokliniowa ; Acta Neuropatologica Tom 3, numer 4, 319-325. Doi 10.1007/BF00691840 ( wznawiać )
- (W) Sadick N, Sorhaindo L (2007). Laserowe leczenie żył teangiektatycznych i siatkowych . W Bergan, John J .. The Vein Book. Amsterdam: Elsevier Academic Press. P. 157. (ISBN 0-12-369515-5 ) .
- (W) Ceulen RP, Sommer A, Vernooy K (kwiecień 2008). ” Mikroembolizm podczas pianki skleroterapii żylaków „N. Engl. J. Med. 358 (14): 1525–6. Doi 10.1056/NEJMC0707265
- (W) Forlee MV, Grouden M, Moore DJ, Shanik G (styczeń 2006). „Udar po skleroterapii wtroterapii pianki żylaków”. J. Vasc. Surg. 43 (1): 162–4. Doi 10.1016/j.jvs.2005.09.032
Powiązane artykuły [[[ modyfikator |. Modyfikator i kod ]
Linki zewnętrzne [[[ modyfikator |. Modyfikator i kod ]
Bibliografia [[[ modyfikator |. Modyfikator i kod ]
Recent Comments