Techniques d’épargne des membres – Wikipedia wiki
Techniques d’épargne des membres , également connu sous le nom de techniques d’économie ou de sauvetage des membres, sont effectuées afin de préserver l’apparence et la fonction des membres. [d’abord] Les techniques d’épargne des membres sont utilisées pour préserver les membres affectés par les traumatismes, l’arthrite, les cancers tels que les sarcomes osseux de haut grade et les conditions vasculaires telles que les ulcères diabétiques du pied. [2] À mesure que les techniques de chimiothérapie, de radiation et de modalités de diagnostic s’améliorent, il y a eu une tendance vers les procédures d’épargne des membres pour éviter l’amputation, [3] qui a été associé à un taux de survie à 5 ans inférieur [4] et rentable [2] par rapport au sauvetage des membres à long terme. Il existe de nombreux types de techniques d’épargne des membres, notamment l’arthrodèse, l’arthroplastie, la reconstruction endoprosthétique, divers types d’implants, la plastification de rotation, le remplacement des membres de l’ostéointégration, la fasciotomie et la revascularisation.
Arthrodèse [ modifier ]]
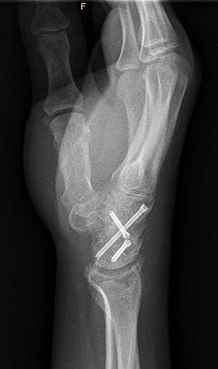
Arthrodèse est l’immobilisation chirurgicale des os dans une articulation pour favoriser la fusion de l’articulation. [5] L’arthrodèse est effectuée le plus souvent sur les articulations des pieds, des mains et de la colonne vertébrale. [6] [7] [8] L’arthrodèse peut soulager la douleur de l’arthrite et des fractures. [9] Ceci est accompli grâce à l’utilisation d’orthobiologiques tels que les allogreffes et les autogreffes. [dix] Les allogreffes sont effectuées en créant des greffes osseuses à partir d’une banque osseuse donneuse, tandis que les autogreffes sont des greffes osseuses d’autres os du corps d’un patient. [dix] Les résultats signalés par les patients suivant cette procédure sont généralement positifs en termes de soulagement de la douleur à long terme; Cependant, la procédure entraîne également une diminution de l’amplitude des mouvements. [11]
Arthroplastie [ modifier ]]

Arthroplastie , autrement connu sous le nom de remplacement articulaire, est une procédure chirurgicale qui implique le resurfaçage, le réalignement ou l’élimination de l’os à une interface articulaire pour restaurer la fonction de l’articulation. [douzième] L’arthroplastie est souvent effectuée sur les hanches, les genoux, les épaules et les chevilles pour améliorer l’amplitude des mouvements et soulager la douleur de l’arthrite ou du traumatisme. [13] [14] L’arthroplastie de l’épaule est l’une des plus courantes de ces procédures, bien qu’elle n’ait été largement utilisée que depuis 1955. [15] On pense que Themistocles Gluck a créé la première arthroplastie de l’épaule dans les années 1800. [15] Étant donné que Gluck n’a jamais publié de résultats ou de notes sur la procédure, Jules-Emile Pean est reconnu pour avoir effectué la première arthroplastie de l’épaule en 1893. [15]
Implants [ modifier ]]
Composites aloprosthétiques [ modifier ]]
Composites aloprosthétiques sont une combinaison de multiples techniques d’épargne des membres, à savoir les allogreffes et les prothèses. Les allogreffes sont utilisées pour remplacer l’os qui a été “réséqué” en utilisant des techniques d’arthroplastie, puis la prothèse est utilisée pour soutenir et renforcer les allogreffes. [16] Les composites aloprosthétiques sont flexibles dans la mesure où les chirurgiens peuvent adapter les implants pour n’importe quelle situation. [17]
Implants prothétiques [ modifier ]]
Implants prothétiques sont utilisés lorsque des sections d’os doivent être remplacées et aucune autre croissance n’est attendue. Les implants sont principalement fabriqués à partir de métaux, mais la possibilité d’utiliser du matériel en céramique a été discutée parmi les chirurgiens. Les prothèses peuvent être temporaires ou permanentes. Les implants temporaires restent en place jusqu’à ce que l’os soit guéri et est ensuite retiré. Les implants temporaires éliminent la majeure partie du fardeau de la fracture, ce qui rend l’os moins dense. Cela peut entraîner une re-fracturation de l’os après la suppression de l’implant. Les implants peuvent également provoquer des concentrations de stress en raison de la différence de matériau entre l’os et la plaque. Avec les prothèses permanentes, une substance semblable à un mastic est injectée dans le site de l’implant pour garder le corps, principalement le système immunitaire, de combattre l’implant. Cette substance peut détériorer les tissus osseux et provoquer de graves problèmes osseux pour le patient. Les membres prothétiques sont utilisés depuis de nombreuses années.

Implants imprimés en 3D [ modifier ]]
impression en 3D tire parti de la puissance du rendu informatique de l’imagerie avancée pour adapter les implants à chaque patient, qui peut ensuite être utilisé pour créer une réalisation physique de cet implant à utiliser dans la chirurgie de cet individu. [18] [19] L’impression 3D des dispositifs médicaux a été utilisée pour la première fois dans les années 1990 pour les implants dentaires et les prothèses personnalisées, mais a depuis été utilisée pour divers os et organes tels que les vessies urinaires. [20] [21] [22]
Plastification [ modifier ]]
Plastification , plus communément appelée rotation Van-NES ou Borgreve, est une procédure médicale qui épargne les membres effectuée lorsque la jambe d’un patient est amputée au genou. [23] L’articulation de la cheville est ensuite tournée de 180 degrés et est attachée à l’ancien articulation du genou, devenant un nouveau joint de genou. [23] Cela permet aux patients d’avoir deux pieds entièrement fonctionnels, au lieu de perdre une jambe complètement à l’amputation. [24]
Raisons de rotation [ modifier ]]
À l’origine, une plastie de rotation a été réalisée pour traiter les infections et les tumeurs autour du genou, en particulier l’ostéosarcome du genou. [25] Bien qu’il soit toujours utilisé pour traiter leurs complications, la plastie rotation est également utilisée pour traiter les enfants en croissance qui ont été diagnostiqués avec des tumeurs autour du genou. [26] La plastie de rotation est également réalisée sur des enfants présentant des carences fémorales congénitales, telles que celles qui provoquent des articulations de hanche instables ou une divergence de longueur des membres du fémur. [27] Cette procédure donne aux patients la possibilité de conserver l’utilisation des deux pieds, ce qui leur permet de continuer à vivre un mode de vie actif.
HISTOIRE DE ROTATION PLASTION [ modifier ]]
La plastique de rotation a été réalisée pour la première fois par Borggreve au début des années 1900 sur un garçon de 12 ans atteint de tuberculose. [28] Cependant, la procédure n’était pas connue avant 1950. À ce moment-là, le médecin Van Nes a rapporté les résultats des procédures de plastification de rotation et est devenu bien connu pour avoir fondé la procédure. Depuis lors, de nombreux chirurgiens ont effectué des versions modifiées de la rotation et ont connu un grand succès. [29]
Procédure de rotation [ modifier ]]
Dans la procédure réelle, l’os affecté par la tumeur, ainsi qu’une petite partie du fémur en bonne santé et parfois du tibia, sont retirés. [30] L’articulation de la cheville est ensuite tournée à 180 degrés et est rattachée à la cuisse. [30] Ils sont maintenus ensemble par des assiettes et des vis jusqu’à ce qu’ils aient guéri naturellement. La chirurgie peut prendre de 6 à 10 heures, avec un jour ou deux en soins intensifs. [26] La jambe est maintenue dans un plâtre pendant 6 à 12 semaines. Une fois la jambe suffisamment guéri, la jambe peut être installée pour une prothèse. [29]
Avantages et inconvénients de la rotation [ modifier ]]
Dans le même scénario, l’amputation ne laisserait pas un articulation du genou. La plastie rotation conserve l’utilisation d’un articulation du genou. De plus, il offre une meilleure position pour un membre prothétique par rapport à l’amputation. [30] En conséquence, les enfants qui ont subi une rotation peuvent revenir à leurs activités précédentes telles que faire du sport et éviter de subir des chirurgies supplémentaires tout au long de leur vie. La plastique de rotation est également durable [26] et a été associé à une qualité de vie améliorée et à un contentement de vie. [trente et un] Malheureusement, tous les cas ne se révèlent pas favorablement. La plastie rotation peut entraîner des problèmes d’approvisionnement en sang à la jambe, l’infection, les lésions nerveuses, les problèmes de cicatrisation osseuse et la fracture de la jambe. [32]
Les références [ modifier ]]
- ^ “Définition de la chirurgie de l’épargne des membres” . Dictionnaire NCI Termes du cancer . 2011-02-02 . Récupéré 2023-01-17 .
- ^ un b Kadam, Dinesh (mai 2013). “Chirurgie de sauvetage des membres” . Journal indien de chirurgie plastique . quarante-six (2): 265-274. est ce que je: 10 4103 / 0970-0358.118603 . ISSN 0970-0358 . PMC 3901908 . PMID 24501463 .
- ^ Kawvar, David S .; Clean, Brandon W. (2022-01-01), Rasmus, Todd e .; Tai, Nigel R. M. (éd.), “22 – Traumatisme vasculaire des membres inférieurs” , Trauma vasculaire de Rich (quatrième édition) , Philadelphie: Elsevier, pp. 273-287, ISBN 978-0-323-69766-8 , récupéré 2023-01-13
- ^ Han, gang; BI, Wen-Zhi; Xu, Meng; Jia, Jin-peng; Wang, Yan (2016-04-26). “Amputation versus chirurgie des membres de l’élevage chez les patients atteints d’ostéosarcome: une méta-analyse” . Journal mondial de chirurgie . 40 (8): 2016-2027. est ce que je: 10.1007 / s00268-016-3500-7 . ISSN 1432-2323 . PMID 27116252 . S2cid 5737283 .
- ^ Chambers, Aaron R.; Dreyer, Mark A. (2022), “Triple arthrodèse” , Statpearls , Treasure Island (FL): StatPearls Publishing, PMID 31869177 , récupéré 2023-01-17
- ^ Goyal, Nikhil; Bali, Shivkumar; Ahuja, Kaustubh; Chaudhary, ensoleillé; Barik, Sitanshu; Kandwal, Pankaj (2021). “Arthrodèse postérieure de l’articulation atlantoaxiale dans l’instabilité atlantoaxiale congénitale de moins de 5 ans: une revue systématique” . Journal of Pediatric Neurosciences . 16 (2): 97–105. est ce que je: 10.4103 / jpn.jpn_270_20 . ISSN 1817-1745 . PMC 8706584 . PMID 35018176 .
- ^ Faulkner, Harrison; Un, Vincent; Lawson, Richard; Graham, David; Sivakumar, Brahman (2021-03-07). “Techniques d’arthrodèse conjointe interphalangiennes proximales: une revue systématique”. Main . 18 (1): 74–79. est ce que je: 10.1177 / 1558944721998019 . ISSN 1558-9455 . PMC 9806530. PMID 33682483 .
- ^ Shih, Chia-Lung; Chen, Shu-jung; Huang, Peng-Ju (2020). “Résultats cliniques de l’arthroplastie totale de la cheville par rapport à l’arthrodèse de la cheville pour le traitement de l’arthrite de la cheville terminale au cours de la dernière décennie: une revue systématique et une méta-analyse” . Le Journal of Foot and Ankle Surgery . 59 (5): 1032–1039. est ce que je: 10.1053 / j.jfas.2019.10.008 . ISSN 1542-2224 . PMID 32709528 . S2cid 225584427 .
- ^ Jimenez, Andrea; Anand, Prashantha (2022) ,, “Arthrodèse du poignet” , Statpearls , Treasure Island (FL): StatPearls Publishing, PMID 32310475 , récupéré 2023-01-17
- ^ un b Greer, Nancy; Yoon, Patrick; Majeski, Brittany; Wilt, Timothy J. (2020). Orthobiologics in Foot and Ankle Arthrodèse Sites: une revue systématique . Rapports du programme de synthèse fondé sur des preuves VA. Washington (DC): Département des anciens combattants (États-Unis). PMID 32574000 .
- ^ Fadhel, Wael Ben; Taieb, Léa; Villain, Benoît; Mebtouche, Nasser; Levante, Stéphane; Bégué, Thierry; Aurégan, Jean-Charles (2022-02-05). “Résultats après arthrodèse primaire de la cheville dans les fractures récentes de l’extrémité distale du tibia chez les personnes âgées: une revue systématique” . Orthopédie internationale . quarante-six (6): 1405–1412. est ce que je: 10.1007 / S00264-022-05317-0 . ISSN 1432-5195 . PMID 35122504 . S2cid 246534323 .
- ^ Hsu, chasseur; Siwiec, Ryan M. (2022), “Arthroplastie du genou” , Statpearls , Treasure Island (FL): StatPearls Publishing, PMID 29939691 , récupéré 2023-01-18
- ^ Shah, Nihar S.; Umeda, Yuta; Suriel Peguero, Emil; Erwin, Jace T.; Laughlin, Richard (2021). “Rapports des résultats dans l’arthroplastie totale de la cheville: une revue systématique” . Le Journal of Foot and Ankle Surgery . 60 (4): 770–776. est ce que je: 10.1053 / j.jfas.2021.02.003 . ISSN 1542-2224 . PMID 33766479 . S2cid 232367188 .
- ^ Stibolt, Robert; Patel, Harshadkumar; Huntley, Samuel; Lehtonen, Eva; Shah, Ashish; Naranje, Sameer (2018-04-26). “Arthroplastie totale de la hanche pour l’arthrose post-traumatique après une fracture acétabulaire: une revue systématique des caractéristiques, des résultats et des complications” . Journal chinois de traumatologie . 21 (3): 176–181. est ce que je: 10.1016/j.cjtee.2018.02.004 . ISSN 1008-1275 . PMC 6033725 . PMID 29773451 .
- ^ un b c Flatow, Evan L.; Harrison, Alicia K. (2011). “Une histoire de l’arthroplastie totale de l’épaule totale” . Orthopédie clinique et recherche connexe . 469 (9): 2432–2439. est ce que je: 10.1007 / s11999-010-1733-6 . PMC 3148354 . PMID 21213090 .
- ^ Janssen, Stone; Langerhuzen, David; Schwab, Joseph; Bramer, Jos (2019-07-07). “Résultat après reconstruction des tumeurs fémorales proximales: une revue systématique” . Journal of Surgical Oncology . 119 (1): 120–129. est ce que je: 10.1002 / jso.25297 . ISSN 1096-9098 . PMID 30466190 . S2cid 53713781 .
- ^ Donati, Davide; Di Bella, Claudia; Frisoni, Tommaso; Cevolani, Luca; DeGroot, Henry (2011). “Le composite alloprosthétique est une reconstruction appropriée après résection tumorale périacétabulaire” . Orthopédie clinique et recherche connexe . 469 (5): 1450–1458. est ce que je: 10.1007 / s11999-011-1799-9 . PMC 3069274 . PMID 21312077 .
- ^ Burnard, Joshua L.; Parr, William C. H.; Choy, Wen Jie; Walsh, William R.; Mobbs, Ralph J. (2020-06-01). “Implants de chirurgie de la colonne vertébrale imprimés en 3D: une revue systématique de l’efficacité et du profil de sécurité clinique des dispositifs spécifiques au patient et standard” . Journal européen de la colonne vertébrale . 29 (6): 1248–1260. est ce que je: 10.1007 / s00586-019-06236-2 . ISSN 1432-0932 . PMID 31797140 . S2cid 208539337 .
- ^ Costanzo, Roberta; Ferini, Gianluca; Brunasso, Lara; Bonosi, Lapo; Porzio, Massimiliano; Benigno, Umberto Emanuele; Musso, Sofia; Gerardi, Rosa Maria; Giammalva, Giuseppe Roberto; Paolini, Federica; Palmisciano, Paolo; Humain, Giuseppe Emmanuele; Sturiale, Carmelo Lucio; De Bonaventura, Rina; Iacopino, Domenico Gerardo (2022-03-28). “Le rôle des implants corporels vertébraux sur mesure imprimés en 3D dans le traitement des tumeurs vertébrales: une revue systématique” . Vie . douzième (4): 489. doi: 10.3390 / life12040489 . ISSN 2075-1729 . PMC 9030237 . PMID 35454979 .
- ^ Papotto, Giacomo; Tête, Gianluca; Mobilia, Giuseppe; Perez, Stefano; DiMartino, Sara; Giardina, Serena Maria Chiara; Sessa, Giuseppe; Pavone, Vito (2021-10-11). “Utilisation de l’impression 3D et de la plaque pré-contournée dans la planification chirurgicale des fractures acétabulaires: une revue systématique” . Orthopédie et traumatologie, chirurgie et recherche . 108 (2): 103111. doi: 10.1016 / j.otsr.2021.103111 . ISSN 1877-0568 . PMID 34648997 . S2cid 238990983 .
- ^ Whitaker, Matthew (2015-06-12). “L’histoire de l’impression 3D dans les soins de santé” . Le Bulletin du Royal College of Surgeons of England . 96 (7): 228-229. est ce que je: 10.1308 / 147363514×13990346756481 . ISSN 1473-6357 .
- ^ Wallace, Nicholas; Schaffer, Nathaniel; Aleem, Ilyas; Patel, Rakesh (2020-12-01). “Implants de la colonne vertébrale spécifiques au patient imprimés en 3D: une revue systématique” . Chirurgie clinique de la colonne vertébrale . 33 (10): 400–407. est ce que je: 10.1097 / bsd.0000000000001026 . ISSN 2380-0194 . PMID 32554986 . S2cid 219926586 .
- ^ un b “Définition de la plastique de rotation” . Dictionnaire NCI Termes du cancer . 2011-02-02 . Récupéré 2023-01-24 .
- ^ Gaillard, Jean; Fouasson-Chailloux, Alban; Eveno, Dominique; Bokobza, Guillaume; Da Costa, Marta; Heidar, Romain; Pouedras, Marie; Nich, Christophe; Gouin, François; Crenn, Vincent (2022). “La procédure de récupération de rotation comme une alternative efficace à l’amputation fémorale chez un adulte ayant des antécédents d’ostéosarcome: un rapport de cas et une revue” . Frontières en chirurgie . 8 : 820019. doi: 10.3389 / fsurg.2021.820019 . ISSN 2296-875X . PMC 8776644 . PMID 35071319 .
- ^ Ramseier, Leonhard E.; Dumont, Charles E.; Ulrich Exner, G. (2008). “La plastique de rotation (Borggreve / van NES et modifications) comme alternative à l’amputation dans les reconstructions ratées après résection des tumeurs autour de l’articulation du genou”. Journal scandinave de chirurgie plastique et reconstructive et chirurgie des mains . 42 (4): 199-201. est ce que je: 10.1080 / 02844310802069434 . PMID 18763196 . S2cid 10486883 .
- ^ un b c Soni, Emily. “L’approche d’un chirurgien – la dynamique de la plastie rotation.” PLASTION DE ROTATION. N.P., 2011. Web. 19 octobre 2011. < http://www.rotationplasty.org/a-surgeons-approach-the-dynamics-of-rotationplasty >.
- ^ Brown, Kenneth L.B. (2001). “La résection, la plastique rotation et l’arthrodèse fémoropelvienne dans une carence fémorale congénitale sévère”. Le Journal of Bone and Joint Surgery-American Volume . 83 (1): 78–85. est ce que je: 10 2106 / 00004623-2001100-00011 . PMID 11205862 . S2cid 23701234 .
- ^ Borggreve, J (1930-01-01). “Le remplacement du genou par la cheville se tordu dans l’axe longitudinal de 180 °” . Archives pour la chirurgie orthopédique et accident . 28 : 175–178. est ce que je: 10.1007 / BF02581614 . S2cid 40801977 – via Google Scholar.
- ^ un b Kotz, Rainer (1997). “Plastie de rotation”. Séminaires en oncologie chirurgicale . 13 (1): 34–40. est ce que je: 10.1002 / (SICI) 1098-2388 (199701/02) 13: 1 <34 :: AID-SSU6> 3.0.co; 2-5 . PMID 9025180 .
- ^ un b c Bernthal, Nicholas; Monument, Michael; Randall, R. Lor; Jones, Kevin (2014-06-01). “Plastie de rotation: la beauté est dans l’œil du spectateur” . Techniques opératoires en orthopédie . 24 (2): 103–110. est ce que je: 10.1053 / j.oto.2013.11.001 . PMC 4234076 . PMID 25414567 .
- ^ Rödl, Robert W.; Pohlmann, Ursula; Gosheger, Georg; Lindner, Norbert J.; Winkelmann, Winfried (2002). “Rotation Plasty Quality of Life après 10 ans chez 22 patients”. Acta Orthopaedica Scandinavica . soixante-treize (1): 85–88. est ce que je: 10.1080 / 000164702317281468 . PMID 11928918 . S2cid 30887593 .
- ^ Hillmann, A.; Gosheger, G.; Hoffmann, C.; Ozaki, T.; Winkelmann, W. (2000). “Plastie de rotation – modalité de traitement chirurgical après une procédure de récupération des membres défaillante”. Archives de chirurgie orthopédique et traumatisante . 120 (10): 555–558. est ce que je: 10.1007 / S004020000175 . PMID 11110135 . S2cid 6829184 .
Recent Comments