|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Loại | Salad | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Nơi xuất xứ | Hoa Kỳ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Được tạo bởi | Paul J. Posti Robert Cobb | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Thành phần chính | Rau xà lách (rau xà lách, cải xoong, rau diếp, rau diếp Romaine), cà chua, thịt xông khói, ức gà, trứng luộc, bơ, hẹ, phô mai Roquefort, rượu vang đỏ Salad Cobb là một món salad vườn chính của Mỹ thường được làm bằng rau xà lách xắt nhỏ (rau xà lách, cải xoong, rau diếp và rau diếp romaine), cà chua, thịt xông khói giòn, luộc, nướng hoặc nướng (nhưng không chiên) ức gà, trứng luộc, bơ, hẹ, phô mai Roquefort và rượu vang đỏ. [1][2]
Nhiều câu chuyện khác nhau tồn tại kể về cách món salad được phát minh. [3] Người ta nói rằng nó xuất hiện vào năm 1937 tại Hollywood Brown Derby nhà hàng, nơi nó trở thành một món ăn đặc trưng. [3] Nó được đặt theo tên của chủ nhà hàng, Robert Howard Cobb. [4] Những câu chuyện khác nhau cho dù món salad được phát minh bởi Cobb hay bởi đầu bếp của ông, Paul J. Posti. Truyền thuyết kể rằng Cobb đã không ăn gì cho đến gần nửa đêm, và vì vậy anh ta trộn lẫn thức ăn thừa mà anh ta tìm thấy trong bếp, cùng với một ít thịt xông khói được nấu bởi bếp nấu, và ném nó với nước sốt Pháp của họ. [5] Một phiên bản khác của sáng tạo là Robert Kreis, bếp trưởng điều hành tại nhà hàng, đã tạo ra món salad vào năm 1929 (năm mà địa điểm Hollywood của Brown Derby mở ra) và đặt tên nó để vinh danh Robert Cobb. [6] Một nguồn tin tương tự xác nhận rằng 1937 là ngày được báo cáo của phiên bản đã lưu ý ở trên, với Cobb làm món salad. [6] Các phiên bản xác thực của món salad Cobb được chuẩn bị bằng bốn loại rau xanh: rau xà lách, cải xoong, rau diếp và romaine. [2] Xem thêm ]Tài liệu tham khảo [ chỉnh sửa ]
19659034] PubChem CID
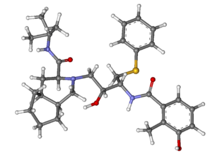
O = C (O) c1C) N [C@@H] (CSc2ccccc2) [C@H] (O) CN4 [C@H] (C (= O) NC (C) (C) C) C [C@@H] 3CCCC [C@@H] 3C4 Nelfinavir (tên thương hiệu Viracept ) là thuốc kháng vi-rút được sử dụng trong điều trị vi-rút suy giảm miễn dịch ở người (HIV). Nelfinavir thuộc nhóm thuốc được gọi là thuốc ức chế protease (PI) và giống như các PI khác hầu như luôn được sử dụng kết hợp với các thuốc kháng retrovirus khác. Nelfinavir mesylate (Viracept, trước đây là AG1343) là một loại virut gây suy giảm miễn dịch ở người mạnh và có khả năng sinh học ở người (Ki = 2nM) và được kê đơn rộng rãi kết hợp với các thuốc ức chế men sao chép ngược HIV để điều trị nhiễm HIV. Lịch sử [ chỉnh sửa ]
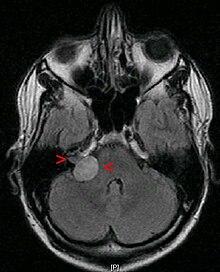
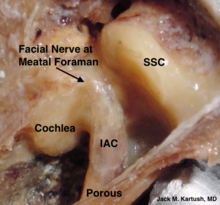
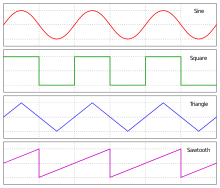
Nelfinavir được phát triển bởi Agouron Cosmetics như một phần của liên doanh với Eli Lilly và Company. [3] Dược phẩm Agouron được Warner Lambert mua lại vào năm 1999 và hiện tại một công ty con của Pfizer. Nó được bán tại châu Âu bởi Hoffman-La Roche và các nơi khác bởi ViiV chăm sóc sức khỏe. Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt cho sử dụng vào ngày 14 tháng 3 năm 1997, [ cần trích dẫn ] làm cho nó trở thành thứ mười hai [ cần dẫn nguồn ] thuốc kháng retrovirus đã được phê duyệt. Sản phẩm ban đầu được tung ra đã được chứng minh là lớn nhất [ cần trích dẫn ] "ra mắt công nghệ sinh học" trong lịch sử ngành dược phẩm, đạt doanh số cả năm đầu tiên vượt US335M. [ cần trích dẫn ] Bằng sáng chế của Agouron về thuốc đã hết hạn vào năm 2014. Vào ngày 6 tháng 6 năm 2007, cả Cơ quan Quản lý Thuốc và Sản phẩm Y tế và Cơ quan Dược phẩm Châu Âu [4] đưa ra một cảnh báo yêu cầu thu hồi bất kỳ loại thuốc nào đang lưu hành, bởi vì một số lô có thể đã bị nhiễm ung thư. hóa chất -causing. Nelfinavir nên được dùng cùng với thức ăn. Sinh khả dụng của Nelfinavir tăng gấp 2,5 đến 5 lần khi dùng cùng với thức ăn. [ cần dẫn nguồn ] Uống thuốc với thức ăn cũng làm giảm nguy cơ tiêu chảy do tác dụng phụ. Nelfinavir là một chất ức chế protease: nó ức chế các protease HIV-1 và HIV-2. Protease HIV là một protease aspartate phân tách các phân tử protein virut thành các mảnh nhỏ hơn và nó rất quan trọng đối với cả sự sao chép của virut trong tế bào và cũng để giải phóng các hạt virus trưởng thành từ một tế bào bị nhiễm bệnh. Nelfinavir là một chất ức chế cạnh tranh [5] (2 nM) được thiết kế để liên kết chặt chẽ và không bị phân cắt do sự hiện diện của nhóm hydroxyl trái ngược với nhóm keto trong chất tồn dư axit amin giữa, nếu không thì S- phenylcystein. Tất cả các chất ức chế protease liên kết với protease, chế độ liên kết chính xác xác định cách thức phân tử ức chế protease. Cách Nelfinavir liên kết enzyme có thể đủ độc đáo để giảm sức đề kháng chéo [ cần làm rõ ] giữa nó và các PI khác. Ngoài ra, không phải tất cả các PI đều ức chế cả protease HIV-1 và HIV-2. Các tác dụng phụ thường gặp (> 1%) bao gồm kháng insulin, tăng đường huyết và loạn dưỡng mỡ. [5] một loạt các tác dụng phụ bất lợi. Đầy hơi, tiêu chảy hoặc đau bụng là phổ biến (nghĩa là có hơn một trong một trăm bệnh nhân). Mệt mỏi, đi tiểu, phát ban, loét miệng hoặc viêm gan là những tác dụng ít gặp hơn (trải qua một phần nghìn đến một trong một trăm bệnh nhân). Sỏi thận, đau khớp, giảm bạch cầu, viêm tụy hoặc phản ứng dị ứng có thể xảy ra, nhưng rất hiếm (ít hơn một trong một nghìn bệnh nhân). và virut Sarcoma của Kaposi's [7] Kể từ năm 2009, nelfinavir đã được điều tra để sử dụng như một tác nhân chống ung thư. [8] Khi áp dụng cho các tế bào ung thư trong nuôi cấy (in vitro), nó có thể ức chế sự phát triển của nhiều loại ung thư và có thể gây ra chết tế bào (apoptosis). [9] Khi Nelfinavir được tiêm cho chuột thí nghiệm có khối u tuyến tiền liệt hoặc của não, nó có thể ngăn chặn sự phát triển khối u ở những động vật này. [10][11] Ở cấp độ tế bào, nelfinavir phát huy nhiều tác dụng để ức chế sự phát triển ung thư; hai yếu tố chính dường như là ức chế đường truyền tín hiệu Akt / PKB và kích hoạt căng thẳng lưới nội chất với phản ứng protein mở ra sau đó. [12] Ở Hoa Kỳ, khoảng ba chục thử nghiệm lâm sàng ở Hoa Kỳ được tiến hành (hoặc đã được hoàn thành) để xác định xem nelfinavir có hiệu quả như một tác nhân điều trị ung thư ở người hay không. [13] Trong một số thử nghiệm này, nelfinavir được sử dụng một mình trong thời trang đơn trị liệu, trong khi ở những người khác, nó được kết hợp với các chế độ khác điều trị ung thư, chẳng hạn như các tác nhân hóa trị liệu được thành lập hoặc xạ trị. Kể từ tháng 4 năm 2016 [update]không có thử nghiệm ung thư giai đoạn 3 nào được đăng ký. [14] Việc sản xuất yếu tố độc lực streptolysin S, một cytolysin được tạo ra bởi mầm bệnh ở người Streptococcus pyogenes . [15] Nelfinavir và các phân tử có liên quan này không thể hiện hoạt tính kháng sinh có thể phát hiện được. các phân tử, bao gồm plantazolicin (kháng sinh), listeriolysin S (cytolysin) và clostridiolysin S (cytolysin), bởi các vi khuẩn khác. [15] A schwannoma tiền đình (VS) là một khối u nội sọ nguyên phát lành tính của các tế bào hình thành myelin của dây thần kinh tiền đình (dây thần kinh số 8). các tế bào Schwann chịu trách nhiệm cho myelin Vỏ bọc giúp giữ cho các dây thần kinh ngoại biên được cách điện. [3] Mặc dù nó còn được gọi là u thần kinh âm thanh đây là một cách gọi sai vì hai lý do. Đầu tiên, khối u thường phát sinh từ sự phân chia tiền đình của dây thần kinh tiền đình, chứ không phải là bộ phận ốc tai. [4] Thứ hai, nó có nguồn gốc từ các tế bào Schwann của dây thần kinh liên kết, chứ không phải là tế bào thần kinh thực tế (tế bào thần kinh). Khoảng 2.000 đến 3.000 trường hợp được chẩn đoán mỗi năm tại Hoa Kỳ (6 đến 9 trên một triệu người). [6] Các nghiên cứu toàn diện từ Đan Mạch được công bố năm 2012 cho thấy tỷ lệ mắc bệnh hàng năm là 19-23 trên một triệu từ 2002 đến 2008, và 30 năm qua, tỷ lệ mắc bệnh được báo cáo đã tăng lên, cho đến thập kỷ trước, trong đó gần đúng tỷ lệ mắc mới có thể được tìm thấy. [7] Hầu hết các ấn phẩm gần đây cho thấy tỷ lệ mắc bệnh schwannomas tiền đình đã tăng lên vì những tiến bộ trong quét MRI . Hầu hết các trường hợp được chẩn đoán ở những người trong độ tuổi từ 30 đến 60, và nam giới và phụ nữ dường như bị ảnh hưởng như nhau. Hầu hết các schwannomas tiền đình xảy ra tự phát ở những người không có tiền sử gia đình. Một yếu tố nguy cơ được xác nhận là một đột biến di truyền hiếm gặp có tên là NF2. [ cần trích dẫn ] Các triệu chứng chính của bệnh schwannoma tiền đình là mất thính giác đơn phương tiến triển không rõ nguyên nhân triệu chứng. Điều trị tình trạng này là bằng phẫu thuật hoặc xạ trị và thường dẫn đến mất thính lực đáng kể hoặc hoàn toàn ở tai bị ảnh hưởng. Quan sát (không điều trị) theo thời gian cũng thường dẫn đến mất thính lực ở tai bị ảnh hưởng. Các triệu chứng ban đầu dễ bị bỏ qua, đôi khi bị nhầm lẫn với những thay đổi bình thường của lão hóa hoặc do tiếp xúc với tiếng ồn sớm hơn trong cuộc sống, thường trì hoãn chẩn đoán. Các triệu chứng phổ biến nhất ở những bệnh nhân mắc bệnh schwannoma tiền đình là mất thính lực (94%), ù tai (83%) và chóng mặt (49%). [9] Triệu chứng đầu tiên ở 90% những người mắc u thần kinh âm thanh là mất thính giác giác quan đơn phương không rõ nguyên nhân, nghĩa là có tổn thương ở tai trong (ốc tai) hoặc đường dẫn thần kinh từ tai trong đến não. Nó liên quan đến việc giảm mức độ âm thanh, hiểu lời nói và nghe rõ ràng. Trong khoảng 70 phần trăm các trường hợp có mô hình mất tần số cao. Mất thính giác thường là tinh tế và trở nên chậm hơn, mặc dù đôi khi mất thính lực đột ngột có thể xảy ra (nghĩa là điếc đột ngột). Mất thính giác có thể thay đổi từ mất thính lực nhẹ đến điếc hoàn toàn. Không phải tất cả bệnh nhân bị ù tai đều có u thần kinh âm thanh và không phải tất cả bệnh nhân AN đều bị ù tai. Tuy nhiên, hầu hết trong số họ thực hiện, cả trước và sau khi điều trị. Vì phần cân bằng của dây thần kinh thứ tám là nơi phát sinh khối u, không ổn định và cân bằng hoặc thậm chí chóng mặt (cảm giác như thế giới đang quay), có thể xảy ra trong quá trình phát triển của khối u. Phần còn lại của hệ thống cân bằng đôi khi bù đắp cho sự mất mát này, và trong một số trường hợp, sẽ không có sự mất cân bằng nào được chú ý. Cân bằng hoặc chóng mặt là triệu chứng phổ biến thứ ba ở bệnh nhân u thần kinh âm thanh (tỷ lệ mắc 50%). Sự khởi đầu của những điều này có thể là tinh tế, như mất phương hướng trong hành lang tối, và được loại bỏ khi suy giảm liên quan đến tuổi. Những triệu chứng này có xu hướng xảy ra sau đó trong sự phát triển của khối u. [ cần trích dẫn ] schwannoma đôi khi bệnh nhân phàn nàn về cảm giác rằng tai của họ bị cắm hoặc "đầy". Các khối u lớn hơn có thể ấn vào dây thần kinh sinh ba (CN V) , gây tê mặt và ngứa ran – liên tục hoặc không liên tục. Dây thần kinh mặt (CN VII) hiếm khi bị ảnh hưởng theo cùng một cách; tuy nhiên, do sự gần gũi của nó với một số cấu trúc của tai trong và tai giữa, nó có thể bị tổn thương trong quá trình điều trị bằng X quang hoặc phẫu thuật cắt bỏ khối u, đặc biệt trong trường hợp tăng trưởng lớn. Vào thời điểm một số người biết họ có u thần kinh âm thanh, họ cũng được thông báo rằng khối u này có thể liên quan đến dây thần kinh điều khiển chuyển động của khuôn mặt. Tuy nhiên, điều trị phổ biến hơn nhiều so với chính khối u là làm tổn thương dây thần kinh này, dẫn đến suy yếu hoặc tê liệt khuôn mặt. Hương vị, một cảm giác phản ánh chính xác ngọt, chua, đắng và nhạt nhẽo, cũng là một chức năng của dây thần kinh mặt. Nếu bất kỳ dây thần kinh sọ nào bị tổn thương hoặc cần phải cắt trong quá trình phẫu thuật, đôi khi có thể một bác sĩ phẫu thuật thần kinh để soi các đầu lại với nhau; tuy nhiên, đây là một quy trình chuyên khoa mới và rất tinh vi, trong đó thời gian phục hồi lâu, hồi phục không hoàn toàn và mất một số chức năng vĩnh viễn sẽ được dự kiến. Nhức đầu tái phát là một triệu chứng không phổ biến, cũng có xu hướng chỉ xảy ra trong trường hợp khối u lớn hơn. Các khối u lớn có thể gây ra các triệu chứng vô hiệu hóa và đe dọa đến tính mạng. Các khối u lớn chèn ép não kế cận có thể ảnh hưởng đến các dây thần kinh sọ cục bộ khác. Các dây thần kinh phế quản và âm đạo có liên quan không phổ biến, nhưng sự tham gia của chúng có thể dẫn đến thay đổi bịt miệng hoặc nuốt phản xạ. Các khối u lớn hơn có thể dẫn đến tăng áp lực nội sọ, với các triệu chứng liên quan như đau đầu, nôn mửa, dáng đi vụng về và rối loạn tâm thần. Đây có thể là một biến chứng đe dọa đến tính mạng cần được điều trị khẩn cấp. Nguyên nhân của u thần kinh âm thanh thường không rõ; tuy nhiên ngày càng có nhiều bằng chứng cho thấy các khiếm khuyết lẻ tẻ trong các gen ức chế khối u có thể làm phát sinh các khối u này ở một số cá nhân. Cụ thể, sự mất hoặc đột biến của một gen ức chế khối u trên nhánh dài của nhiễm sắc thể 22 có liên quan chặt chẽ với các schwannomas tiền đình. [ cần trích dẫn y tế ] tiếng ồn trên cơ sở phù hợp. Một nghiên cứu đã chỉ ra mối quan hệ giữa u thần kinh âm thanh và phơi nhiễm trước với bức xạ ở đầu và cổ, và tiền sử đồng thời có u tuyến cận giáp (khối u được tìm thấy gần tuyến giáp kiểm soát chuyển hóa canxi). [ cần dẫn nguồn ] Thậm chí còn có những tranh cãi về điện thoại di động cầm tay. Cho dù bức xạ tần số vô tuyến có liên quan gì đến sự hình thành tế bào thần kinh âm thanh hay không, vẫn còn được nhìn thấy. Cho đến nay, không có yếu tố môi trường (như điện thoại di động hoặc chế độ ăn uống) đã được khoa học chứng minh là gây ra các khối u này. Hiệp hội Neuroma Acoustic (ANA) không khuyến nghị người dùng điện thoại di động thường xuyên sử dụng thiết bị rảnh tay để cho phép tách thiết bị khỏi đầu. Mặc dù có một tình trạng di truyền được gọi là Neurofibromatosis Type 2 (NF2) có thể dẫn đến âm thanh hình thành tế bào thần kinh ở một số người, hầu hết các u thần kinh âm thanh xảy ra tự phát mà không có bất kỳ bằng chứng nào về lịch sử gia đình (95%). NF2 xảy ra với tần suất 1 trên 30.000 đến 1 trong 50.000 ca sinh. Dấu hiệu của rối loạn này là u thần kinh âm thanh hai bên (một tế bào thần kinh âm thanh ở cả hai bên) thường phát triển ở tuổi thơ hoặc tuổi trưởng thành sớm, thường liên quan đến các khối u não và tủy sống khác. U thần kinh âm thanh (AR), thuật ngữ phổ biến cho schwannomas tiền đình, không phải là "âm thanh" hay tế bào thần kinh, vì chúng không phát sinh từ mô thần kinh – AR phát triển từ sự sản xuất quá mức của các tế bào thần kinh đệm không tế bào thần kinh (Schwann) hỗ trợ và bảo vệ phần tiền đình (cân bằng) của dây thần kinh tiền đình (dây thần kinh sọ não VIII). AR là phát triển chậm tại địa phương, lành tính và không xâm lấn. Tiến triển thành ác tính trong loại khối u này là hiếm. Chúng thường phát triển dần dần trong một khoảng thời gian nhiều năm, mở rộng tại vị trí xuất xứ của chúng khoảng 1 Tắt2 mm mỗi năm; tuy nhiên, có tới 50% các khối u như vậy hoàn toàn không phát triển, ít nhất là trong nhiều năm sau khi chẩn đoán. Tăng trưởng khối u có thể thất thường, xen kẽ giữa các giai đoạn ngủ đông tương đối hoặc tăng trưởng rất chậm và tăng trưởng nhanh. Các khối u thường được mô tả là nhỏ (dưới 1,5 cm), trung bình (1,5 cm đến 2,5 cm), lớn (2,5 cm đến 4 cm) hoặc khổng lồ (lớn hơn 4 cm). Các khối u được mô tả bởi sự kết hợp của vị trí và kích thước của chúng. Một khối u nội sọ là nhỏ và trong kênh thính giác bên trong. Một khối u vỏ não kéo dài bên ngoài kênh thính giác. Một khối u nén xâm nhập vào tiểu não hoặc não. Các khối u rất lớn có thể cản trở dẫn lưu dịch não tủy. Khối u có thể phát triển bên trong kênh thính giác, nơi dây thần kinh tiền đình cung cấp cho tai trong xuyên qua hộp sọ (u thần kinh nội sọ) hoặc bên ngoài kênh (u thần kinh ngoài ống). Dây thần kinh tiền đình có hai thành phần, phần thính giác và phần tiền đình. Hầu hết các schwannomas bắt đầu như nội sọ, và sự tăng trưởng chèn ép dây thần kinh chống lại ống xương, vì vậy các triệu chứng đầu tiên của khối u là mất thính giác giác quan đơn phương hoặc rối loạn cân bằng. Nó cũng có thể nén động mạch mê cung (động mạch chính cung cấp bộ máy tiền đình và ốc tai của tai trong) đi qua kênh thính giác, dẫn đến thiếu máu cục bộ hoặc nhồi máu ('đau tim' của tai, dẫn đến tử vong của mô được cung cấp) [ cần trích dẫn ] Khi các khối u nội sọ phát triển, chúng có xu hướng mở rộng ra góc tiểu não (CPA), dẫn đến hình dạng "hình nón kem" đặc trưng của chúng trên X quang. Khi khối u mở rộng ngoại bào, tốc độ tăng trưởng thường tăng lên, vì nó không còn bị giới hạn bởi kênh thính giác xương. Khi schwannoma mở rộng vào CPA, nó có thể xâm phạm vào dây thần kinh sọ V (kiểm soát cảm giác trên khuôn mặt, nhai và nuốt) và dây thần kinh sọ thứ VII (kiểm soát biểu hiện và mùi vị trên khuôn mặt). Dây thần kinh sọ não VIII, cùng với hai dây thần kinh này, cũng đi qua CPA, do đó mất thính lực nghiêm trọng hoặc hoàn toàn và các cơn chóng mặt có thể xảy ra khi khối u xâm nhập vào đó. Khi một schwannoma trở nên lớn, nó có thể thay thế mô não bình thường. Não không bị khối u xâm lấn, nhưng khối u đẩy não khi nó mở rộng. Các chức năng quan trọng để duy trì sự sống có thể bị đe dọa khi các khối u lớn gây ra áp lực nghiêm trọng lên não và tiểu não. Các khối u rất lớn có thể nén hoặc bóp méo không gian chất lỏng cột sống, dẫn đến tràn dịch não, với các triệu chứng đau đầu, nôn mửa, buồn nôn, buồn ngủ và cuối cùng là hôn mê. Chẩn đoán schwannoma tiền đình là không nghi ngờ gì Hình ảnh cộng hưởng từ tăng cường Gadolinium (MRI) nhưng một số kiểm tra có thể phát sinh nghi ngờ của schwannomas tiền đình. Các xét nghiệm thính giác định kỳ có thể cho thấy mất khả năng phân biệt thính giác và lời nói (bệnh nhân có thể nghe thấy âm thanh trong tai đó, nhưng không thể hiểu những gì đang được nói). Đo thính lực thuần âm nên được thực hiện để đánh giá hiệu quả thính giác ở cả hai tai. Ở một số phòng khám, tiêu chí lâm sàng để theo dõi xét nghiệm AN là chênh lệch 15 dB về ngưỡng giữa hai tai đối với ba tần số liên tiếp. Một thử nghiệm phản ứng não bộ thính giác (a.k.a. ABR) là một phương pháp sàng lọc hiệu quả hơn nhiều so với MRI cho những người có nguy cơ mắc AN thấp. Thử nghiệm này cung cấp thông tin về sự truyền xung điện dọc theo mạch từ tai trong đến đường dẫn não. Một tế bào thần kinh âm thanh có thể cản trở sự truyền xung điện này qua dây thần kinh thính giác tại vị trí phát triển khối u trong kênh thính giác bên trong, ngay cả khi nghe vẫn cơ bản là bình thường. Điều này ngụ ý chẩn đoán có thể có của một tế bào thần kinh âm thanh khi kết quả xét nghiệm là bất thường. Xét nghiệm phản ứng não bộ thính giác bất thường nên được theo dõi bằng MRI. Độ nhạy của xét nghiệm này tỷ lệ thuận với kích thước khối u – khối u càng nhỏ thì càng có nhiều kết quả âm tính giả; khối u nhỏ trong kênh thính giác thường sẽ bị bỏ qua. Tuy nhiên, vì những khối u này thường sẽ được theo dõi chứ không phải điều trị, nên ý nghĩa lâm sàng của việc nhìn chúng có thể không đáng kể. Những tiến bộ trong việc quét và kiểm tra đã giúp xác định được các u thần kinh âm thanh nhỏ (những người vẫn bị giới hạn trong kênh thính giác bên trong). MRI sử dụng Gadolinium làm vật liệu tương phản tăng cường là xét nghiệm chẩn đoán ưa thích để xác định u thần kinh âm thanh. Hình ảnh được hình thành xác định rõ ràng một tế bào thần kinh âm thanh nếu nó có mặt và kỹ thuật này có thể xác định các khối u có đường kính xuống tới 5 mm (khoảng cách quét). [ cần trích dẫn ] Khi không có hoặc không thể thực hiện MRI, chụp cắt lớp vi tính (CT scan) với độ tương phản được đề xuất cho những bệnh nhân nghi ngờ có u thần kinh âm thanh. Sự kết hợp giữa CT scan và thính lực học tiếp cận độ tin cậy của MRI trong chẩn đoán u thần kinh âm thanh. Có ba lựa chọn điều trị cho bệnh nhân. Những lựa chọn này là quan sát, loại bỏ vi phẫu và xạ trị (xạ trị hoặc xạ trị). Xác định lựa chọn phương pháp điều trị nào bao gồm việc xem xét nhiều yếu tố bao gồm kích thước của khối u, vị trí của nó, tuổi của bệnh nhân, sức khỏe thể chất và các triệu chứng hiện tại. Khoảng 25% của tất cả các u thần kinh âm thanh được điều trị bằng quản lý y tế bao gồm theo dõi định kỳ tình trạng thần kinh của bệnh nhân, nghiên cứu hình ảnh nối tiếp và sử dụng máy trợ thính khi thích hợp. Một trong những trở ngại lớn cuối cùng trong việc quản lý u thần kinh âm thanh là bảo tồn thính giác và / hoặc phục hồi chức năng sau khi mất thính lực. Mất thính giác là cả một triệu chứng và nguy cơ đồng thời, bất kể lựa chọn điều trị được chọn. Điều trị không phục hồi thính giác đã mất, mặc dù có một vài trường hợp hiếm hoi phục hồi thính giác được báo cáo. Chẩn đoán u thần kinh âm thanh hai bên liên quan đến NF2 tạo ra khả năng bị điếc hoàn toàn nếu các khối u không phát triển được. Ngăn ngừa hoặc điều trị điếc hoàn toàn có thể xảy ra với những người mắc bệnh NF2 đòi hỏi phải đưa ra quyết định phức tạp. Xu hướng tại hầu hết các trung tâm y tế học thuật ở Hoa Kỳ là khuyến nghị điều trị cho khối u nhỏ nhất có cơ hội bảo tồn thính giác tốt nhất. Nếu mục tiêu này thành công, thì điều trị cũng có thể được cung cấp cho khối u còn lại. Nếu thính giác không được bảo tồn ở lần điều trị ban đầu, thì thường thì khối u thứ hai, trong tai chỉ nghe được, chỉ được quan sát. Nếu nó cho thấy sự tăng trưởng liên tục và đe dọa tính mạng, hoặc nếu thính giác bị mất theo thời gian khi khối u phát triển, thì điều trị được thực hiện. Chiến lược này có cơ hội bảo tồn thính giác cao nhất trong thời gian dài nhất có thể. Vì các tế bào thần kinh âm thanh có xu hướng phát triển chậm và là khối u lành tính, quan sát cẩn thận trong một khoảng thời gian có thể thích hợp cho một số bệnh nhân. Khi một khối u nhỏ được phát hiện ở một bệnh nhân lớn tuổi, việc quan sát để xác định tốc độ tăng trưởng của khối u có thể được chỉ định nếu không có triệu chứng nghiêm trọng. Hiện nay có bằng chứng tốt từ các nghiên cứu quan sát lớn cho thấy nhiều khối u nhỏ ở người già không phát triển, do đó cho phép các khối u không có sự tăng trưởng được quan sát thành công. Nếu khối u phát triển, điều trị có thể trở nên cần thiết. Một ví dụ khác về một nhóm bệnh nhân được theo dõi có thể được chỉ định bao gồm những bệnh nhân có khối u chỉ nghe hoặc nghe tốt hơn, đặc biệt là khi khối u có kích thước mà việc bảo tồn thính giác với điều trị sẽ khó xảy ra. Trong nhóm bệnh nhân này, MRI được sử dụng để theo mô hình tăng trưởng. Điều trị được khuyến nghị nếu mất thính lực hoặc kích thước khối u trở nên đe dọa đến tính mạng, do đó cho phép bệnh nhân duy trì khả năng nghe càng lâu càng tốt. . [7] Trong khoảng thời gian 10 năm quan sát mà không điều trị, 45% bệnh nhân có khối u nhỏ (và do đó các triệu chứng tối thiểu) mất khả năng nghe ở bên bị ảnh hưởng; tỷ lệ này cao hơn đáng kể so với những bệnh nhân được điều trị tích cực bằng phẫu thuật vi phẫu bảo tồn thính giác hoặc phẫu thuật phóng xạ. [ cần trích dẫn ] Loại bỏ khối u vi phẫu có thể được thực hiện ở một trong ba cấp độ: loại bỏ toàn bộ hoặc loại bỏ toàn bộ khối u. Nhiều khối u có thể được loại bỏ hoàn toàn bằng phẫu thuật. Các kỹ thuật và dụng cụ vi phẫu, cùng với kính hiển vi hoạt động, đã làm giảm đáng kể các rủi ro phẫu thuật trong việc loại bỏ toàn bộ khối u. Loại bỏ tổng số được chỉ định khi bất cứ điều gì thêm nguy cơ cuộc sống hoặc chức năng thần kinh. Trong những trường hợp này, khối u còn lại phải được theo dõi để có nguy cơ tăng trưởng (khoảng 35%). Nếu phần còn lại phát triển hơn nữa, điều trị có thể sẽ được yêu cầu. Các nghiên cứu MRI định kỳ rất quan trọng để theo dõi tốc độ tăng trưởng tiềm năng của bất kỳ khối u nào. Loại bỏ gần như toàn bộ khối u được sử dụng khi các khu vực nhỏ của khối u bám chặt vào dây thần kinh mặt đến mức loại bỏ hoàn toàn sẽ dẫn đến yếu cơ mặt. Các mảnh còn lại thường ít hơn 1% so với bản gốc và có nguy cơ tái sinh khoảng 3%. Có ba phương pháp phẫu thuật chính để loại bỏ u thần kinh âm thanh: translabyrinthine, retrosigmoid / sub-chẩm và giữa fossa. Cách tiếp cận được sử dụng cho mỗi cá nhân dựa trên một số yếu tố như kích thước khối u, vị trí, kỹ năng và kinh nghiệm của bác sĩ phẫu thuật và liệu bảo tồn thính giác có phải là mục tiêu hay không. Mỗi phương pháp phẫu thuật đều có những ưu điểm và nhược điểm về việc dễ dàng loại bỏ khối u, khả năng bảo tồn chức năng thần kinh mặt và thính giác, và các biến chứng sau phẫu thuật. Trong quá trình phẫu thuật, theo dõi sinh lý thần kinh trong phẫu thuật của khuôn mặt, âm thanh và sọ não dưới dây thần kinh có thể làm giảm nguy cơ chấn thương. [19][20][21] Đặc biệt, sau Hội đồng đồng thuận sức khỏe thần kinh âm thanh quốc gia NIH năm 1991, việc sử dụng theo dõi thần kinh mặt đã trở thành một thông lệ tiêu chuẩn ở Hoa Kỳ để giảm nguy cơ bị liệt mặt. [22] Với các khối u lớn chèn ép não và tiểu não, phương pháp phẫu thuật được tổ chức hoặc phẫu thuật cắt bỏ phần phụ sau đó là phẫu thuật xạ hình có thể làm giảm các nguy cơ đối với sự sống, não và sọ não. Phương pháp dịch thuật có thể được nhóm phẫu thuật ưa thích khi Bệnh nhân không có thính giác hữu ích, hoặc khi nỗ lực bảo tồn thính giác sẽ không thực tế. Đường rạch cho phương pháp này nằm phía sau tai và cho phép tiếp xúc tuyệt vời với kênh thính giác và khối u bên trong. Vì vết mổ đi trực tiếp qua tai trong, điều này dẫn đến mất thính lực vĩnh viễn và hoàn toàn ở tai đó. Nhiều bệnh nhân có AN trung bình đến lớn dù sao cũng không có chức năng nghe trong tai, vì vậy đây có thể không phải là vấn đề. Bác sĩ phẫu thuật có lợi thế là biết vị trí của dây thần kinh mặt trước khi bóc tách và cắt bỏ khối u. Bất kỳ khối u kích thước nào cũng có thể được loại bỏ bằng cách tiếp cận này và cách tiếp cận này gây ra ít nhất khả năng bị đau đầu sau phẫu thuật lâu dài. Cách tiếp cận này được đặt ở một vị trí hơi khác nhau. Cách tiếp cận này tạo ra một lỗ mở trong hộp sọ phía sau phần xương chũm của tai, gần phía sau đầu ở bên cạnh khối u. Bác sĩ phẫu thuật phơi bày khối u từ bề mặt sau (mặt sau) của nó, do đó có được cái nhìn rất tốt về khối u liên quan đến thân não. Khi loại bỏ các khối u lớn thông qua phương pháp này, dây thần kinh mặt có thể bị lộ bằng cách mở sớm kênh thính giác bên trong. Bất kỳ khối u kích thước có thể được loại bỏ với phương pháp này. Một trong những ưu điểm chính của phương pháp retrosigmoid là khả năng bảo tồn thính giác. [26] Đối với các khối u nhỏ, một nhược điểm nằm ở nguy cơ đau đầu sau phẫu thuật dài hạn. Cách tiếp cận này ở một vị trí vết mổ hơi khác và được sử dụng chủ yếu cho mục đích bảo tồn thính giác ở những bệnh nhân có khối u nhỏ, thường được giới hạn ở kênh thính giác bên trong. Một cửa sổ xương nhỏ được lấy ra phía trên ống tai để cho phép tiếp xúc với khối u từ bề mặt trên của ống tai trong, bảo tồn các cấu trúc tai trong. [28] Hầu hết bệnh nhân có biểu hiện ù tai trước khi điều trị, và cũng có nó sau khi điều trị. Khoảng một trong 5 bệnh nhân không bị ù tai và khoảng 2 trong 5 bệnh nhân bị ù tai sẽ hết hoặc giảm. Trong khi trước đây, bảo tồn thính giác trong quá trình điều trị là rất khó xảy ra, các kỹ thuật mới hơn của phẫu thuật vi phẫu và xạ trị lập thể đã cho phép bảo tồn thính giác chức năng trong đa số của các trường hợp. Nhìn chung, 60-66% số người được điều trị AR bảo tồn thính giác của họ. Khả năng bảo tồn thính giác có tương quan với việc điều trị trước khi nghe tốt hơn và kích thước khối u nhỏ hơn. Nếu bảo tồn thính giác là một mục tiêu quan trọng, sự lựa chọn phương pháp phẫu thuật có thể khác nhau. Ngay cả ở những người có chức năng nghe sau phẫu thuật hoặc xạ trị, thính giác có thể suy giảm trong nhiều năm sau đó. Tái phát khối u xảy ra ở 1-3% các trường hợp được điều trị bằng phẫu thuật và 14% trong các trường hợp được điều trị bằng bức xạ. Khả năng tái phát tỷ lệ thuận với phần lớn khối u còn lại trong trường hợp phẫu thuật và tỷ lệ nghịch với liều phóng xạ trong trường hợp xạ trị. Trong trường hợp phải điều trị bằng phẫu thuật sau xạ trị, tỷ lệ biến chứng là từ 19,4% [29] đến 27% [30] trong hai nghiên cứu khác nhau, vì khối u có xu hướng hợp nhất với dây thần kinh. Trong cuộc khảo sát bệnh nhân của Hiệp hội Neuroma Acoustic 2012, 29% số người được hỏi cho biết bị yếu hoặc liệt mặt, một số trong số đó là trước và một số là sau điều trị. Điều này thể hiện sự cải thiện đáng kể từ cuộc khảo sát bệnh nhân của Hiệp hội Neuroma Acoustic năm 1998 về bệnh nhân u thần kinh âm thanh sau điều trị, cho thấy tại thời điểm họ hoàn thành khảo sát, chỉ 59% hài lòng với sự xuất hiện của khuôn mặt. Điều trị u thần kinh âm thanh có thể làm hỏng dây thần kinh mặt – bằng phẫu thuật hoặc xạ trị. Tuy nhiên, thường là có thể để bảo tồn một số mức độ của chức năng khuôn mặt ngay cả trong trường hợp dây thần kinh có liên quan rộng rãi. Đối với những người bị tái tạo thần kinh một phần, trong đó vẫn còn một số điểm yếu trên khuôn mặt, các liệu pháp phục hồi chức năng khuôn mặt không phẫu thuật cũng có thể có ích. ngay sau khi phẫu thuật u thần kinh âm thanh (giai đoạn cấp tính) vì vết mổ, sự thay đổi của áp lực dịch não tủy, đau cơ hoặc thậm chí là đau màng não. Nó thường đáp ứng với các loại thuốc thích hợp và giải quyết trong vòng vài tuần. Nhức đầu kéo dài hàng tháng hoặc thậm chí nhiều năm sau phẫu thuật (giai đoạn mãn tính) có thể bị suy nhược và có thể là một biến chứng được đánh giá thấp trong điều trị u thần kinh âm thanh. Ở những bệnh nhân bị đau đầu mãn tính, cơn đau thường kéo dài trong thời gian dài và không phải lúc nào cũng đáp ứng tốt với các phương pháp điều trị y tế và phẫu thuật khác nhau. Tỷ lệ chính xác và nguyên nhân gây đau đầu sau phẫu thuật mãn tính (POH) là khó nắm bắt. Sau khi điều trị phẫu thuật u thần kinh âm thanh, tỷ lệ đau đầu được báo cáo trong cuộc khảo sát bệnh nhân của Hiệp hội Neuroma Acoustic 2012 đã dao động từ 0% đến 35% tùy thuộc vào cách tiếp cận phẫu thuật, kỹ thuật sử dụng và khoảng thời gian báo cáo kể từ khi phẫu thuật. Nhức đầu sau phẫu thuật thường xuyên và nghiêm trọng thường liên quan đến cách tiếp cận dưới chẩm / retrosigmoid hơn so với phương pháp translabyrinthine hoặc fossa giữa. <Sup id = "cite_Vf-FOOTNOTEIdeld _ & _ Associates2012 [[Category:Wikipedia_articles_needing_page_number_citations_from_July_2016]] [[Wikipedia:Citing_source| Về cơ bản, tất cả những người đã được điều trị u thần kinh âm thanh đều gặp khó khăn với sự cân bằng và / hoặc chóng mặt ở một mức độ nào đó. Đối với một số người, sự không ổn định này có thể nhẹ và chỉ đáng chú ý trong một số trường hợp nhất định, chẳng hạn như cứu thương bằng chuyển động đầu hoặc đi trong bóng tối. Đối với những người khác, có thể gặp khó khăn khi quay trở lại làm việc hoặc thậm chí thực hiện các hoạt động hàng ngày thường xuyên như lái xe, mua sắm, làm việc nhà và thậm chí làm việc trên máy tính. <Sup id = "cite_Vf-FOOTNOTESEA_Balance2013 [[Category:Wikipedia_articles_needing_page_number_citations_from_July_2016]] Trong những trường hợp hiếm hoi khi khối u lớn xâm nhập vào não điều khiển các dây thần kinh vận động, có hoặc không có phẫu thuật, có thể bị liệt hoặc tử vong. Điều này xảy ra với ít hơn 1% các khối u lớn. [ cần trích dẫn ] Một lựa chọn điều trị khác cho u thần kinh âm thanh là bức xạ. Bức xạ lập thể có thể được phân phối dưới dạng xạ trị lập thể một phần (SRS) hoặc dưới dạng xạ trị lập thể phân đoạn nhiều phiên (FSR). Cả hai kỹ thuật được thực hiện trong môi trường ngoại trú, không cần gây mê toàn thân hoặc nằm viện. Mục đích của các kỹ thuật này là để bắt giữ sự phát triển của khối u. Phương pháp điều trị này chưa được nghiên cứu kỹ và do đó không rõ là tốt hơn quan sát hay phẫu thuật. [35] Tất cả các loại xạ trị cho u thần kinh âm thanh có thể dẫn đến "kiểm soát khối u" trong đó các tế bào khối u chết và hoại tử xảy ra. Kiểm soát khối u có nghĩa là sự phát triển khối u có thể chậm lại hoặc dừng lại và trong một số trường hợp, khối u có thể co lại kích thước. Các khối u thần kinh âm thanh đã được loại bỏ hoàn toàn bằng phương pháp điều trị bức xạ trong hầu hết các trường hợp. Nói cách khác, bức xạ không thể loại bỏ khối u như vi phẫu. Các khối u dưới 2,5 – 3,0 cm, không có sự tham gia đáng kể của não, sẽ thuận lợi hơn cho việc điều trị bức xạ. Tác dụng phụ có thể xảy ra khi não bị chiếu xạ và trong một số trường hợp khối u lớn, bức xạ được đề nghị chống lại. [ cần trích dẫn ] Trong điều trị liều đơn, hàng trăm chùm tia nhỏ của bức xạ là nhằm vào khối u. Điều này dẫn đến một liều bức xạ tập trung vào khối u và tránh tiếp xúc với các mô não xung quanh với bức xạ. Nhiều bệnh nhân đã được điều trị thành công theo cách này. [ cần trích dẫn y tế ] Yếu hoặc tê mặt, trong tay các bác sĩ bức xạ có kinh nghiệm, chỉ xảy ra trong một phần nhỏ trường hợp. Thính giác có thể được bảo tồn trong một số trường hợp. [ cần trích dẫn ] Điều trị đa liều, FSR, cung cấp liều lượng phóng xạ nhỏ hơn trong một khoảng thời gian, đòi hỏi bệnh nhân phải trở lại vị trí điều trị hàng ngày, từ 3 đến 30 lần, thường là trong vài tuần. Mỗi chuyến thăm kéo dài một vài phút và hầu hết bệnh nhân được tự do đi công tác hàng ngày trước và sau mỗi buổi điều trị. Dữ liệu ban đầu chỉ ra rằng FSR có thể giúp bảo tồn thính giác tốt hơn khi so sánh với SRS một phiên. [ cần trích dẫn y tế ] Bệnh nhân được chiếu xạ cần theo dõi suốt đời bằng quét MRI. Follow-up after SRS and FSR typically involves an MRI scan and audiogram at six months, one year, then yearly for several years, then every second or third year indefinitely to make sure the tumor does not start to grow again. Patients should understand there have been rare reports of malignant degeneration (a benign tumor becoming malignant) after radiotherapy. In some cases the tumor does not die and continues to grow. In those instances, another treatment is necessary – either microsurgery or sometimes another dose of radiation. Studies are beginning to appear for the other modalities.[clarification needed] All of the techniques use computers to create three dimensional models of the tumor and surrounding neural structures. Radiation physicists then create dosimetry maps showing the level of radiation to be received by the tumor and the normal tissues. Surgeons, radiation therapists and physicists then modify the dosimetry to maximize tumor doses and minimize radiation toxicity to surrounding normal tissues. Treatments generally last 30–60 minutes. Just like for surgery, the experience of the team in treating acoustic neuromas with all modalities (surgery and radiation) can affect outcomes. There are a multitude of studies supporting short-term (<5 yrs.) and longer-term (over 10 yrs.) tumor control with radiation. Unfortunately, as is the case with microsurgical studies, most have inconsistent follow-up to draw definitive conclusions. Vestibular schwannoma is a rare condition: incident rate in the U.S. in 2010 was 11/1,000,000 persons, mean age 53. Occurrence was equally distributed versus age, gender and laterality. In patients with unilateral hearing loss, only about 1 in 1000 has acoustic neuroma. American actor, director, humanitarian, social activist and film producer Mark Ruffalo was diagnosed with vestibular schwannoma in 2001 which resulted in a period of partial facial paralysis.[37] He recovered from the paralysis; however, he became deaf in his left ear as a result of the tumor.[38] Guitarist/composer/producer David Torn was diagnosed with an acoustic neuroma in 1992. It required intricate surgery that left him deaf in the right ear and burdened by many other health obstacles.[39] American actress and designer Tara Subkoff was diagnosed with schwannoma in 2009. Successfully underwent surgery, but was left with permanent nerve damage and deafness in right ear.[40] Tionne Watkins, better known under her stage name T-Boz, R&B singer from the R&B/Hip Hop group TLC was diagnosed with a strawberry-sized acoustic neuroma on her vestibular nerve in 2006.[41] Many physicians refused to remove the tumor due to her sickle-cell-related complications, leaving her alternatives grim. Ultimately, she underwent surgery at Cedars-Sinai Hospital in Los Angeles.[42] <li id="cite_note-FOOTNOTEIdleman_&_Associates2012[[Category:Wikipedia_articles_needing_page_number_citations_from_July_2016]] <li id="cite_note-FOOTNOTEANA_Balance2013[[Category:Wikipedia_articles_needing_page_number_citations_from_July_2016]] Tanisha Lynn Eanes được biết đến một cách chuyên nghiệp là Tanisha Lynn (sinh ngày 14 tháng 9 năm 1978 tại Houston, Texas) là một nữ diễn viên người Mỹ. Lynn được biết đến nhiều nhất với vai diễn của cô là Danielle Frye, con gái của Derek Frye (trước đây là William Christian và hiện tại là Charles Parnell) Headley), một vai diễn mà cô đóng từ tháng 3 năm 2004 đến tháng 1 năm 2007 trong chương trình All My Children . Mặc dù tin đồn về tình trạng của Lynn với chương trình đã lan truyền trong một thời gian, do thiếu cốt truyện của cô, nó đã được báo cáo tại Pine Valley Bulletin: Ins and Outs vào tháng 1 năm 2007 rằng Lynn đã ghi hình những cảnh cuối cùng của cô vào tháng 12 năm 2006, lần cuối lên sóng cuối tháng một Cô tốt nghiệp khoa Sân khấu tại trường trung học biểu diễn và nghệ thuật thị giác ở Houston và tiếp tục học trường nghệ thuật Tisch tại NYU. Những lần xuất hiện khác của cô bao gồm: Missouri Route 73 là một đường cao tốc tiểu bang ngắn ở phía tây nam Missouri. Nó chạy từ một giao lộ với Tuyến đường Hoa Kỳ 65 ở phía bắc Buffalo thuộc Hạt Dallas đến Tuyến đường Hoa Kỳ 54 gần Lạch Macks ở Quận Camden. Tuyến đường này có hai làn cho toàn bộ chiều dài của nó. Nó chạy về phía đông trong một thời gian ngắn trước khi chuyển sang phía đông bắc và giao với Tuyến DD. Đường cao tốc đi xa hơn về phía đông bắc và gặp Tuyến 64 tại Trung tâm Pumpkin. Phía bắc ngã tư đường 64, đường cao tốc chạy qua Tunas. Ở Tunas, Tuyến 73 giao với Tuyến D và E. Xa hơn về phía đông bắc, tuyến gặp Tuyến PP trước khi đi qua Quận Camden. [2] Tại Quận Camden, Tuyến 73 đi qua Chi nhánh Towersite và thị trấn của Chi nhánh. Sau đó, nó kết thúc tại Quốc lộ Hoa Kỳ 54 phía tây nam Macks Creek. [2] Không có phần nào của Tuyến 73 là một phần của Hệ thống Quốc lộ, [3] một hệ thống đường cao tốc quan trọng đối với quốc phòng, kinh tế và di động của quốc gia. [4] Trước khi hệ thống Đường cao tốc Hoa Kỳ được thành lập, Tuyến 73 là một phần của Tuyến đường 15. [5] Năm 1926, một phần quan trọng của Tuyến đường 15 đã trở thành Tuyến đường Hoa Kỳ 54, bao gồm đoạn đường ngày nay là Tuyến 73. [6] Vào khoảng năm 1932 đến 1935, US 54 được bố trí ở phía bắc (chuyển đổi địa điểm với Tuyến 64), nối lại tuyến đường cũ của nó ở phía tây Macks Creek. Phần đường chéo bị cắt giữa Buffalo và Macks Creek đã trở thành Tuyến 73. [7] Colin Jeavons Colin Abel Jeavons 20 tháng 10 năm 1929 Colin Abel Jeavons (sinh ngày 20 tháng 10 năm 1929) là một diễn viên truyền hình người Anh đã nghỉ hưu. Anh sinh ra ở Newport, Monmouthshire, có cha mẹ từ Quốc gia Đen Anh và gia đình chuyển đến West Bromwich trước sinh nhật đầu tiên của Jeavons. Anh lớn lên ở đường Stanway của thị trấn. Ông kết hôn với vũ công ba lê Rosie Jeavons vào năm 1965. Jeavons bắt đầu liên kết lâu dài với các sản phẩm của Dickens trên Truyền hình BBC vào năm 1959 với Bleak House với tên Richard Carstone, và Great Expectations (lần đầu tiên) với tên Herbert Pocket. Cùng năm anh đóng vai Hoàng tử Hal / Henry V trong BBC Cuộc đời và cái chết của Ngài John Falstaff . Năm 1963, ông đóng vai người anh hùng vô cùng bất đắc dĩ, Đại sứ quán bị buộc phải làm gián điệp trong Epitaph For a Spy cho Đài truyền hình BBC. [1] Năm 1966, Jeavons trở nên nổi tiếng với vai diễn dứt khoát của ông về Uriah Heep trong BBC [1945] Cánh đồng . Ông xuất hiện trong một loạt các chương trình truyền hình thập niên 1960 và 1970, bao gồm Doctor Who (trong "The Underwater Menace"), Adam Adamant Lives! với tư cách là một nhà thiết kế thời trang giết người, với tư cách là doanh nhân Leonard Gold trong The Sweeney (trong tập 1978 "The Bigger They Are") và The Avengers (trong "A Touch of Brimstone" và "The Winged Avenger"). Pete Stampede và Alan Hayes đã viết về Jeavons trong loạt phim sau là "một trong những diễn viên phụ được đánh giá thấp, từng có mặt, những người không bao giờ thể hiện một màn trình diễn tồi tệ." [2] Play School trong một thời gian, và đọc "The Black Vicar" trên Jackanory . Anh ta cũng xuất hiện trong Doctor Who spin-off năm 1981 K-9 và Company và anh ta thuật lại hai loạt phim hoạt hình dành cho trẻ em của BBC, là 'Barnaby The Bear' và 'Joe'. Ông xuất hiện trong vở kịch Play For Today năm 1978 của vở kịch gây tranh cãi năm 1978 của David Edgar về chủ nghĩa phát xít mới của Anh, Destiny . Cùng năm đó, anh đóng vai ông Johnson, một giáo viên, trong bộ phim truyền hình siêu nhiên BBC của Peter McDougall Tarry-Dan Tarry-Dan Scarey Old Spooky Man . Năm 1979, ông xuất hiện với tư cách Samson Brass trong một sản phẩm khác của BBC Dickens, Cửa hàng tò mò cũ và sau đó trong bản làm lại năm 1981 của họ Kỳ vọng lớn lần này là Wemmick. Cùng năm đó, anh đóng vai một nhân vật bị ám ảnh bởi UFO trong bộ phim hài khoa học viễn tưởng Kinvig nơi anh "thẳng thắn đánh cắp chương trình mỗi tuần." Vai trò được đánh giá cao nhất của ông trong giai đoạn này là đứa trẻ bị bỏ rơi và bị lạm dụng, Donald, trong Dennis Potter Đồi nhớ xanh (1979). Trong những năm 1980, ông đã tham gia vào hai bộ phim truyền hình nổi tiếng về truyện Sherlock Holmes. Ông chơi "với quyền lực lạnh lùng" theo lời của nhà văn David Stuart Davies, Giáo sư Moriarty trong The Baker Street Boys (1982), và "với nỗi hoang mang tột độ" Thanh tra Lestrade trong sê-ri Truyền hình Granada Cuộc phiêu lưu của Sherlock Holmes (có Jeremy Brett trong vai Holmes). Nhà sản xuất Michael Cox của sê-ri Truyền hình Granada cho Sherlock Holmes đã thẳng thắn tuyên bố rằng họ đã được trao giải Lestrade tốt nhất trong thế hệ của mình. [3] Trong tác phẩm truyền hình năm 1981 của The Hitchhiker's to the Galaxy ông đã thể hiện Max Quordleple , một nghệ sĩ giải trí tổ chức tại Milliways, Nhà hàng ở cuối vũ trụ. Ông là Briggs, luật sư tạm dừng cuộc hôn nhân giữa Jane và Rochester, trong phiên bản năm 1983 của BBC Jane Eyre . Năm 1984, ông đóng vai nhà triết học hiện sinh Søren Kierkegaard trong tập "Prometheus Không giới hạn" của Don Cupitt Sea of Faith cho BBC. Năm sau, anh đóng Adolf Hitler trong Hitler's SS: Portrait in Evil . Ông đóng vai luật sư Vholes trong bản phóng tác năm 1985 của BBC Bleak House . Năm 1986, ông được nhìn thấy trong Paradise hoãn lại . Ông nổi bật trong bộ phim truyền hình năm 1990 House of Card của Michael Dobbs, với vai Tim Stamper, Tory Whip và đồng minh của đạo diễn Paul Urquhart của Ian Richardson. Nhân vật này trở lại – ban đầu được thăng chức lên Chief Whip, sau đó trở thành Chủ tịch Đảng – trong phần tiếp theo năm 1993, To Play the King . Jeavons đóng vai luật sư của Del Boy, Solly Atwell, trong Chỉ những kẻ ngốc và những con ngựa . Ông cũng đóng vai Genrikh Yagoda trong bộ phim truyền hình năm 1992 Stalin . Ông cũng xuất hiện trong một số bộ phim trong những năm qua, thường là linh mục hoặc cha xứ. Những vai trò này bao gồm trong The Devil's Daffodil (1961), Frankenstein created Woman (1967), The Other People (1968), The Oblong Box (1969), Trò chơi (1970), Bartleby (1970), Chẩn đoán: Giết người (1975), Schizo 1976), Đảo (1980), Người phụ nữ trung úy Pháp (1981), Người mới bắt đầu tuyệt đối (1986) và Những người bạn bí mật 1991). Jeavons đã nghỉ hưu từ diễn xuất vào năm 1993. Ông kết hôn với vũ công ba lê Rosie Jeavons (1945-2018) vào năm 1965. Con trai lớn của ông Barney quản lý ban nhạc rock Anh Reuben, và vào năm 2007 Jeavons nổi lên từ quỹ hưu trí, râu rậm rạp, xuất hiện với tư cách là vị tướng bí ẩn trong video Rock của Reuben "Blood, Bunny, Larkhall". Trong một đoạn ngắn đằng sau hậu trường, Jeavons đã giải thích ngắn gọn một số điểm nổi bật trong sự nghiệp diễn xuất của mình. [4] Hôm nay Barney Jeavons là Giám đốc Trung tâm Nghệ thuật của Trung tâm West End ở Alderhot. [5][6] " Epigram về lập trình " là một bài viết của Alan Perlis xuất bản năm 1982, cho tạp chí SIGPLAN của ACM. Các epigram là một loạt các câu nói ngắn gọn, trung lập về ngôn ngữ lập trình, hài hước về máy tính và lập trình, được trích dẫn rộng rãi. Nó xuất hiện lần đầu tiên trong Thông báo SIGPLAN 17 (9), tháng 9 năm 1982. Super Buddies là một nhóm các siêu anh hùng truyện tranh trong vũ trụ DC Comics, người đã xuất hiện trong sáu vấn đề Trước đây được gọi là miniseries Justice League vào năm 2003, [1] , Tôi không thể tin rằng đó không phải là Liên minh công lý (xuất bản năm JLA Classified ). Đội được thành lập bởi cựu nhân viên ngân hàng Justice League Maxwell Lord như một đội siêu anh hùng "có thể tiếp cận với người thường". Nhóm nghiên cứu được coi là ít nhiều không có khả năng và không có khả năng nhận được bất kỳ sự giúp đỡ nào của nhiều người (bao gồm cả Justice League thực tế). Nhóm được tạo ra bởi các nhà văn Keith Giffen và J. M. DeMatteis, và các nghệ sĩ Kevin Maguire và Joe Rubinstein. Giffen, DeMatteis và Maguire trước đây đã tạo ra cuốn truyện tranh Justice League International vào những năm 1990, và làm sống lại một phong cách hài tương tự như bộ truyện đó. Hầu hết các Super Buddies được Maxwell Lord tuyển dụng và robot phụ của anh ta L-Ron là cựu thành viên của Justice League International khi Giffen, DeMatteis và Maguire đã làm việc trong loạt phim: Blue Beetle, Booster Gold, Fire, Ralph Dibny (The Elongated Man) và vợ Sue, và Captain Atom. Một cựu thành viên thứ bảy, Captain Marvel, được L-Ron tuyển dụng, nhưng anh từ chối lời đề nghị. Em gái của anh, Mary Marvel, đã tham gia vào vị trí của anh. Super Buddies không và không thể hòa hợp với nhau: Blue Beetle và Booster Gold, trước đây là người tự xưng là "Abbott và Costello" của JLI, giờ đây họ liên tục tranh cãi và cố gắng chứng minh với nhau rằng họ đã trưởng thành . Không ai coi Booster hay Ralph Dibny một cách nghiêm túc, mặc dù không phải không có lý do chính đáng. Fire điều hành một trang web, "blazedfire.com", nơi cô ấy đưa ra những bức ảnh gợi cảm về bản thân để tải về (trả tiền) và không thể hòa hợp với Mary Marvel lịch sự và ngây thơ, người mà Fire lồng tiếng là "Mary Poppin". Ngoài ra, Fire thuyết phục Sue rằng Ralph đánh giá là "bốn" (trong số mười), kết quả là tạo cho Ralph một mặc cảm thấp kém. Thuyền trưởng Atom không biết tại sao anh ta thậm chí gia nhập nhóm, và liên tục căng thẳng và thất vọng xung quanh những người khác. Trên hết, Maxwell Lord có kế hoạch khai thác triệt để hình ảnh của nhân viên của mình; anh ta đặt trụ sở của họ ở một cửa hàng của trung tâm thương mại dải, ở New York, để nhóm có thể liên lạc qua số 1-800 và sản xuất một quảng cáo truyền hình Super Friends cho Super Buddies. Đội ngũ mới này đã đánh bại thành công Bloodsuckers E-Street, một băng nhóm trùm đầu siêu năng lực bỏ học Harvard, nhờ một cái tát đúng lúc từ Mary. Super Buddies sau đó bị bắt cóc trong cuộc họp nhóm đầu tiên của họ bởi Roulette, người đã tẩy não họ để phục vụ như những đấu sĩ trong đấu trường siêu nhân liên thiên hà của cô. Mary Marvel và Captain Atom đọ sức với nhau, và Mary kiểm soát tâm trí gần như đánh bại Atom và Fire đến chết trước khi cô vượt qua chương trình của mình và nhóm được giải thoát khỏi cảnh giam cầm. Trong khi Beetle và Booster đưa một thuyền trưởng bị thương nặng (và rò rỉ phóng xạ) đến bệnh viện, những người khác thấy rằng Manga Khan, chủ cũ của L-Ron, đã đến Trái đất để đòi lại robot. Khan đề nghị trao đổi G'nort, một cựu thành viên JLI khác, để sở hữu L-Ron, nhưng khi lời đề nghị này bị từ chối, và Booster vô tình quật ngã vài hàng lính của Khan, Khan tuyên chiến với Trái đất. Chỉ bằng sự can thiệp của Liên minh công lý thật (người đã theo dõi Super Buddies mọi lúc để dự đoán về một kẻ giả mạo như vậy) là một cuộc khủng hoảng giữa các thiên hà. Trước đây được gọi là Liên minh công lý đã chứng minh một miniseries nổi tiếng và giành giải thưởng Eisner năm 2004 cho sê-ri phim hài hay nhất. Phần tiếp theo gồm sáu vấn đề của với tư cách là Liên minh công lý Tôi không thể tin rằng đó không phải là Liên minh công lý được sản xuất bởi Giffen, DeMatteis và Maguire vào năm 2004, nhưng việc xuất bản của nó đã bị trì hoãn cho đến năm 2005, sau khi [19459005củaDCKhủnghoảngdanhtínhtrong đó một Sue Dibny đang mang thai bị giết, đã điều hành khóa học của mình. Có một trò đùa đang diễn ra trong các miniseries liên quan đến việc Sue có thai hay không. Tôi không thể tin rằng đó không phải là Liên minh công lý được xuất bản trong JLA Classified # 4 Vỏ9, tìm thấy Super Buddies giải quyết vai trò của họ như những siêu anh hùng cho thuê. Người đàn ông kéo dài đang khoe khoang về việc Sue bị cáo buộc đang mang thai, trên thực tế, cô ấy thực sự là chứ không phải là . Lửa và Mary Batson (bản ngã thay đổi của Mary Marvel) trở thành bạn cùng phòng, phần lớn là sự chán ghét của anh trai Mary, Billy Batson (a.k.a. Captain Marvel). Captain Atom đã rời khỏi đội vì sự cố với Mary từ các miniseries trước đó và kiện Maxwell Lord, khiến anh ta cố gắng chiêu mộ cả Power Girl và Guy Gardner để gia nhập đội. Gardner gây ra một số vấn đề của riêng mình: anh ta đang mở một quán bar bên cạnh trụ sở trung tâm thương mại của Super Buddies, và anh ta rất vui khi quấy rối tình dục Fire, Sue, Power Girl và Mary Marvel. Khi đến thăm trụ sở của Hội Tư pháp Hoa Kỳ, Booster Gold bắt đầu loay hoay với bùa hộ mệnh của Bác sĩ Fate và vô tình chúc cả đội xuống Địa ngục. Từ sâu trong Địa ngục, Lửa gọi Sue để được giúp đỡ (trên điện thoại di động của cô, sau đó vô tình bị phá hủy), và Power Girl và Guy Gardner được tuyển mộ để theo đội xuống Địa ngục và cứu họ. Khi ở dưới địa ngục, Super Buddies hoạt động tại một phiên bản mê cung của Big Belly Burger có tên là "Beelze Burger". Ma quỷ sử dụng Mary Batson làm con tin, vì từ ma thuật của cô – "Shazam!" – không hoạt động trong Địa ngục (vì chính pháp sư Shazam không có mặt trong mặt phẳng của sự tồn tại đó). Ralph sử dụng khả năng kéo dài của mình để giúp phá vỡ kế hoạch của lũ quỷ để tra tấn bạn bè. Trước sự kinh ngạc của cả Lửa và Người làm vườn, Super Buddies phát hiện ra Ice, một cựu thành viên JLI khác, trong số những người từ chối Địa ngục. Bị ảnh hưởng bởi màn trình diễn đau khổ của Fire và Gardner, lũ quỷ giải phóng nhóm, cho phép chúng mang theo Ice miễn là chúng không nhìn lại trên đường ra. Lửa vô tình nhìn lại, và Ice bị cuốn về thế giới bên kia. Nó được ngụ ý rằng Ice sẽ được gửi đến Valhalla. Nhóm tìm đường thoát khỏi Địa ngục, nhưng sớm thấy mình bị mắc kẹt trong một vũ trụ thay thế được sinh ra bởi một nhóm các phiên bản độc ác của chính họ và các anh hùng đồng loại của họ được gọi là "Power Posse". Đội ngũ này là một nhóm cho thuê, người hoạt động trong một câu lạc bộ thoát y thuộc sở hữu của một người nhếch nhác, hoặc nhếch nhác, phiên bản của Maxwell Lord và động vật thân mềm của anh ta, một phiên bản xuống cấp và hơi mờ của Sue Dibny. Power Posse bao gồm một G'nort có kích thước khổng lồ, người bắt đầu một cuộc tàn phá tàn khốc, phiên bản loạn luân sado-masochistic của Captain Marvel (người nói chuyện với một lisp) và Mary Marvel, người tự gọi mình là Mistress Mary, Ice giết người, giờ là vũ nữ thoát y sử dụng tên Tiffany, một phiên bản thậm chí ngu ngốc của Booster hoạt động như một người pha chế, và người pha chế Metamorpho. Ngọn lửa của vũ trụ này đã bị giết bởi Tiffany và Sue đã ly dị Ralph. Doctor Fate cuối cùng đã đưa đội trở về đúng chiều của họ sau khi họ phải chiến đấu với chính doppelgängers của mình. Hầu hết các trận chiến diễn ra trên cơ thể đầy lông, bị côn trùng của G'nort. Nó đã được tiết lộ trong tám mươi trang một lần Đếm ngược đến Khủng hoảng vô hạn (2005) rằng Maxwell Lord thực sự là Checkmate Vua đen mới nhất, và đã thu thập thông tin về những điểm yếu của các thành viên Justice League để anh ta có thể tiêu diệt chúng. Blue Beetle đã đột nhập vào trụ sở bí mật của Lord và phát hiện ra bí mật của mình, nhưng đã bị Lord sát hại trước khi anh ta có thể cảnh báo bất cứ ai. Trong Dự án OMAC # 5, tàn dư của Super Buddies (bao gồm cả Mary Marvel) được hiển thị khi cố gắng trả thù kẻ giết người Bọ cánh cứng xanh, nhưng không thành công. Dạng sóng không hình sin là dạng sóng không phải là sóng hình sin thuần túy. Chúng thường được bắt nguồn từ các hàm toán học đơn giản. Trong khi một sin tinh khiết bao gồm một tần số duy nhất, các dạng sóng không hình sin có thể được mô tả là chứa nhiều sóng hình sin có tần số khác nhau. Các sóng hình sin "thành phần" này sẽ là bội số của toàn bộ tần số cơ bản hoặc "thấp nhất". Tần số và biên độ của từng thành phần có thể được tìm thấy bằng cách sử dụng một kỹ thuật toán học được gọi là phân tích Fourier. Dạng sóng không hình sin rất quan trọng, ví dụ, toán học, âm nhạc và điện tử. Ví dụ về dạng sóng không hình sin bao gồm sóng vuông, sóng hình chữ nhật, sóng tam giác, sóng nhọn, sóng hình thang và sóng răng cưa. Trung đoàn Natal Carbineers là một đơn vị bộ binh của Quân đội Nam Phi. Là một đơn vị dự bị, nó có trạng thái gần tương đương với một đơn vị Dự bị của Quân đội Anh hoặc Lực lượng Vệ binh Quốc gia Hoa Kỳ. Trung đoàn Natal Carbineers truy tìm nguồn gốc từ năm 1854 nhưng nó được hình thành từ năm 1854 15 tháng 1 năm 1855 và được công bố vào ngày 13 tháng 3 năm đó. Năm 1913, hai 'cánh' của Trung đoàn được gọi là Súng trường gắn kết thứ nhất và thứ hai (Natal Carbineers) và năm 1934 – được gọi là Natal Carbineers thứ 1 và thứ 2. Năm sau, họ trở thành Hoàng gia Natal Carbineers, một danh hiệu vẫn được sử dụng cho đến khi đất nước trở thành một nước cộng hòa vào năm 1961. Kể từ khi thành lập, Natal Carbineers đã tham gia vào mọi chiến dịch ở KwaZulu-Natal. Lễ rửa tội lửa của họ diễn ra trong cuộc nổi loạn Langalibalele năm 1873, nơi họ phải chịu tổn thất đầu tiên trong hành động ở Drakensberg. Sau đó, trong Chiến tranh Anglo-Zulu, Carbine đã chịu tổn thất nặng nề trong Trận Isandlwana vào ngày 22 tháng 1 năm 1879. [1] Natal Carbineers đã tham gia vào cuộc xâm lược của Zululand vào tháng 1 năm 1879 và vào ngày 22 tháng 1, 23 thành viên của Trung đoàn trận chiến nổi tiếng của Isandlwana. Đơn vị này sau đó đã xuống hạng để làm nhiệm vụ đồn trú tại Landman Thôi trôi trên sông Mzinyathi, hoặc sông Buffalo. Vào tháng 9 năm 1899, Natal Carbineers đã được huy động để phục vụ tích cực trong chiến dịch của Anh để khuất phục cộng hòa Boer của Transvaal và Orange Nhà nước tự do. Trung đoàn phục vụ cho đến tháng 10 năm 1900, khi Lực lượng tình nguyện Natal bị xuất ngũ. Một số người tiếp tục phục vụ trong Trung đoàn hỗn hợp tình nguyện cho đến khi kết thúc chiến tranh vào tháng 5 năm 1902. Natal Carbineers đã thấy sự phục vụ rộng rãi trong Cuộc nổi dậy của Natal (hoặc Bambatha) năm 1906. Từ tháng 2 đến tháng 7 năm 1906, Trung đoàn đã tham gia càn quét và lái xe qua địa hình đồi núi Zululand, khi các lực lượng thuộc địa Natal tìm cách gài bẫy và tiêu diệt các chiến binh 'phiến quân' khó nắm bắt. Các Carbine đã có mặt trong trận chiến quyết định tại Hẻm núi Mhome vào ngày 10 tháng 6, nơi mặt sau của cuộc nổi dậy bị phá vỡ. Natal Carbineers, sau đó được gọi là Súng trường gắn kết 1 và 2, được huy động vào ngày 23 tháng 8 năm 1914. phục vụ ở Tây Nam Đức, trong khi Tiểu đoàn 2 cũng tham gia vào việc đàn áp cuộc nổi dậy Afrikaner ngắn ngủi năm 1914. Vào ngày 17 tháng 7 năm 1940, Natal Carbineers đầu tiên (Hoàng gia) đi thuyền đến Kenya như một phần của Lữ đoàn Nam Phi đầu tiên. Điểm đến của họ là đế quốc thực dân Ý ở Đông Phi. Trong 10 tháng tiếp theo, Trung đoàn đã tham gia vào cuộc tiến công của Nam Phi thông qua Somaliland và Abyssinia của Ý (nay là Ethiopia), cho đến khi kháng chiến của Ý bị phá vỡ tại Amba Alagi vào tháng 5 năm 1941. Sau khi sụp đổ Ý Đông Phi vào tháng 5 năm 1941, Lữ đoàn Nam Phi số 1 đã được phái đến Bắc Phi để đối đầu với các lực lượng chung Ý-Đức trong các cuộc tấn công cưa xẻ trên khắp Ai Cập và Libya. Carbineers đã giành được nhiều danh hiệu chiến đấu cá nhân trong khoảng thời gian từ tháng 6 năm 1941 đến tháng 1 năm 1943 khi nó trở về nhà để nghỉ phép. Hoàng gia Natal Carbineers đầu tiên hạ cánh tại Taranto, Ý, vào ngày 20 tháng 4 năm 1944, trong thời gian cho các giai đoạn sau của trận chiến cho Cassino. Từ đó, Trung đoàn đã chiến đấu để đi lên bốt Ý, qua Rome, cho đến khi giành chiến thắng cuối cùng vào tháng 5/1945. Natal Carbineers thấy dịch vụ trong khả năng chống nổi ở phía bắc Namibia (Tây Nam Phi) trong ba tháng kể từ tháng 8 năm 1976 và sau đó trong nhiều lần triển khai mô-đun trong thập kỷ tiếp theo. [3] Trung đoàn đã được hoạt động từ năm 1994 trong các nhiệm vụ nội bộ hỗ trợ cảnh sát cũng như biên giới sự bảo vệ. Họ cũng đã đóng góp cho các sứ mệnh gìn giữ hòa bình bên ngoài để liên kết với MONUSCO tại DRC. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||