Ghép giác mạc còn được gọi là ghép giác mạc là một thủ tục phẫu thuật trong đó giác mạc bị tổn thương hoặc bị bệnh được thay thế bằng mô giác mạc được hiến (ghép). Khi toàn bộ giác mạc được thay thế, nó được gọi là xuyên thấu giác mạc và khi chỉ một phần của giác mạc được thay thế, nó được gọi là giác mạc giác mạc . Keratoplasty đơn giản có nghĩa là phẫu thuật giác mạc. Mảnh ghép được lấy từ một người chết gần đây không có bệnh hoặc các yếu tố khác có thể ảnh hưởng đến cơ hội sống sót của mô được hiến hoặc sức khỏe của người nhận.
Giác mạc là phần phía trước trong suốt của mắt bao phủ mống mắt, đồng tử và khoang trước. Quy trình phẫu thuật được thực hiện bởi các bác sĩ nhãn khoa, bác sĩ chuyên về mắt và thường được thực hiện trên cơ sở ngoại trú. Các nhà tài trợ có thể ở mọi lứa tuổi, như trường hợp của Janis Babson, người đã hiến mắt ở tuổi 10. Việc ghép giác mạc được thực hiện khi thuốc, phẫu thuật bảo tồn keratoconus và liên kết chéo không thể chữa lành giác mạc nữa.
Sử dụng y tế [ chỉnh sửa ]
Các chỉ định bao gồm:
- Quang học: Để cải thiện thị lực bằng cách thay thế mô chủ bị mờ hoặc bị biến dạng bằng mô của người hiến khỏe mạnh. Dấu hiệu phổ biến nhất trong thể loại này là bệnh keratopathy bullous pseudophakic, tiếp theo là keratoconus, thoái hóa giác mạc, keratoglobus và loạn dưỡng, cũng như sẹo do viêm giác mạc và chấn thương.
- làm mỏng và descemetocele, hoặc để tái cấu trúc giải phẫu của mắt, ví dụ sau khi bị thủng giác mạc.
- Điều trị: Để loại bỏ mô giác mạc bị viêm không đáp ứng với điều trị bằng kháng sinh hoặc kháng virut.
- Mỹ phẩm: Để cải thiện sự xuất hiện của bệnh nhân bị sẹo giác mạc có màu trắng đục hoặc mờ đục đối với giác mạc.
Những rủi ro tương tự như các thủ tục nội nhãn khác, nhưng cũng bao gồm từ chối ghép (suốt đời), tách rời hoặc di dời của cấy ghép lamellar và thất bại ghép chính.
Cũng có nguy cơ nhiễm trùng. Vì giác mạc không có mạch máu (nó lấy chất dinh dưỡng từ chất lỏng hài hước) nên nó lành chậm hơn nhiều so với vết cắt trên da. Trong khi vết thương đang lành, có khả năng nó có thể bị nhiễm bởi các vi sinh vật khác nhau. Nguy cơ này được giảm thiểu bằng cách điều trị dự phòng bằng kháng sinh (sử dụng thuốc nhỏ mắt kháng sinh, ngay cả khi không có nhiễm trùng).
Có nguy cơ thải ghép giác mạc, xảy ra trong khoảng 20% trường hợp. [1] Thất bại ghép có thể xảy ra bất cứ lúc nào sau khi giác mạc được ghép, thậm chí nhiều năm hoặc nhiều thập kỷ sau đó. Các nguyên nhân có thể khác nhau, mặc dù thường là do chấn thương hoặc bệnh tật mới. Điều trị có thể là y tế hoặc phẫu thuật, tùy thuộc vào từng trường hợp. Một nguyên nhân sớm, kỹ thuật của sự thất bại có thể là một khâu quá chặt cheesewires thông qua lớp màng cứng.
Quy trình [ chỉnh sửa ]

Vào ngày phẫu thuật , bệnh nhân đến bệnh viện hoặc trung tâm phẫu thuật ngoại trú, nơi thủ tục sẽ được thực hiện. Bệnh nhân được đội phẫu thuật kiểm tra sức khỏe ngắn và được đưa vào phòng mổ. Trong phòng mổ, bệnh nhân nằm xuống bàn mổ và được gây mê toàn thân, hoặc gây tê cục bộ và dùng thuốc an thần.
Với việc gây mê, nhóm phẫu thuật chuẩn bị mắt để được phẫu thuật và che mặt quanh mắt. Một mỏ vịt mí mắt được đặt để giữ cho nắp mở, và một số bôi trơn được đặt trên mắt để tránh khô. Ở trẻ em, một vòng kim loại được khâu vào màng cứng sẽ cung cấp sự hỗ trợ của màng cứng trong quá trình này.
Kiểm tra trước phẫu thuật [ chỉnh sửa ]
Trong hầu hết các trường hợp, người đó sẽ gặp bác sĩ nhãn khoa của họ để kiểm tra trong vài tuần hoặc vài tháng trước khi phẫu thuật. Trong quá trình khám, bác sĩ nhãn khoa sẽ kiểm tra mắt và chẩn đoán tình trạng. Sau đó, bác sĩ sẽ thảo luận về tình trạng với bệnh nhân, bao gồm các lựa chọn điều trị khác nhau có sẵn. Bác sĩ cũng sẽ thảo luận về những rủi ro và lợi ích của các lựa chọn khác nhau. Nếu bệnh nhân chọn tiến hành phẫu thuật, bác sĩ sẽ yêu cầu bệnh nhân ký vào mẫu chấp thuận thông báo. Bác sĩ cũng có thể thực hiện kiểm tra thể chất và đặt hàng các xét nghiệm trong phòng thí nghiệm, chẳng hạn như xét nghiệm máu, chụp X-quang hoặc đo điện tâm đồ.
Ngày và giờ phẫu thuật cũng sẽ được thiết lập, và bệnh nhân sẽ được cho biết nơi phẫu thuật sẽ diễn ra. Tại Hoa Kỳ, việc cung cấp giác mạc đủ để đáp ứng nhu cầu cho các mục đích phẫu thuật và nghiên cứu. Do đó, không giống như các mô khác để ghép, sự chậm trễ và thiếu hụt thường không phải là một vấn đề. [2]
Xâm nhập giác mạc [ chỉnh sửa ]

thiết bị cắt), loại bỏ một đĩa giác mạc tròn, được bác sĩ phẫu thuật sử dụng để cắt giác mạc của người hiến. Một trephine thứ hai sau đó được sử dụng để loại bỏ một phần có kích thước tương tự giác mạc của bệnh nhân. Các mô của người hiến tặng sau đó được khâu tại chỗ bằng chỉ khâu.
Thuốc nhỏ mắt kháng sinh được đặt, mắt được vá và bệnh nhân được đưa đến khu vực phục hồi trong khi tác dụng của thuốc mê mất đi. Bệnh nhân thường về nhà theo dõi điều này và gặp bác sĩ vào ngày hôm sau để lấy hẹn sau phẫu thuật.
Lamellar keratoplasty [ chỉnh sửa ]
Lamellar keratoplasty bao gồm một số kỹ thuật thay thế một cách có chọn lọc các lớp giác mạc bị bệnh trong khi vẫn giữ các lớp khỏe mạnh. Ưu điểm chính là cải thiện tính toàn vẹn kiến tạo của mắt. Nhược điểm bao gồm tính chất thách thức về mặt kỹ thuật của các quy trình này, thay thế các phần của cấu trúc chỉ dày 500, và giảm hiệu suất quang học của giao diện người cho / người nhận so với kỹ thuật tạo hình dày toàn phần.
Keratoplasty trước sâu [ chỉnh sửa ]
Trong thủ tục này, các lớp trước của giác mạc trung tâm được loại bỏ và thay thế bằng mô của người hiến. Các tế bào nội mô và màng Descemets được đặt đúng chỗ. Kỹ thuật này được sử dụng trong các trường hợp bị mờ giác mạc trước, sẹo và các bệnh ngoài tử cung như keratoconus.
Keratoplasty nội mô [ chỉnh sửa ]
Keratoplasty nội mô thay thế nội mạc của bệnh nhân bằng một đĩa đệm của tế bào sau / màng đệm / màng đệm (endothelium / endothelium)
Thủ tục tương đối mới này đã cách mạng hóa việc điều trị các rối loạn của lớp trong cùng của giác mạc (nội mạc). Không giống như ghép giác mạc dày toàn bộ, phẫu thuật có thể được thực hiện với một hoặc không khâu. Bệnh nhân có thể phục hồi thị lực chức năng trong vài ngày đến vài tuần, trái ngược với tối đa một năm với cấy ghép độ dày đầy đủ. Tuy nhiên, một nghiên cứu của Úc đã chỉ ra rằng mặc dù có lợi ích của nó, việc mất các tế bào nội mô duy trì độ trong suốt trong DSEK cao hơn nhiều so với ghép giác mạc dày toàn phần. Lý do có thể là do thao tác mô lớn hơn trong khi phẫu thuật, nghiên cứu kết luận. [3]
Trong khi phẫu thuật, lớp nội mạc giác mạc của bệnh nhân được cắt bỏ và thay thế bằng mô của người hiến. Với DSEK, nhà tài trợ bao gồm một lớp stroma mỏng, cũng như lớp nội mạc và thường dày 100. Với DMEK, chỉ có nội mạc được cấy ghép. Trong giai đoạn hậu phẫu ngay lập tức, mô của người hiến được giữ đúng vị trí với một bong bóng khí được đặt bên trong mắt (khoang trước). Các mô tự kết dính trong một thời gian ngắn và không khí được hấp thụ vào các mô xung quanh.
Các biến chứng bao gồm sự dịch chuyển của mô của người hiến cần phải tái định vị ("refloating"). Điều này là phổ biến với DMEK hơn DSEK. Các nếp gấp trong mô của người hiến có thể làm giảm chất lượng thị lực, cần phải sửa chữa. Từ chối các mô của người hiến có thể yêu cầu lặp lại quy trình. Dần dần giảm mật độ tế bào nội mô theo thời gian có thể dẫn đến mất sự rõ ràng và yêu cầu lặp lại quy trình.
Bệnh nhân cấy ghép nội mô thường đạt được tầm nhìn điều chỉnh tốt nhất trong khoảng 20/30 đến 20/40, mặc dù một số đạt 20/20. Không đều quang học ở giao diện ghép / máy chủ có thể hạn chế tầm nhìn dưới 20/20.
Giác mạc tổng hợp [ chỉnh sửa ]
Boston keratoprostrost [ chỉnh sửa ]
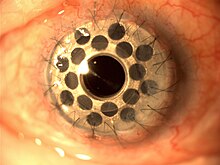
AlphaCor [ chỉnh sửa ]
Trong trường hợp đã có một vài lần thất bại ghép hoặc nguy cơ keratoplasty cao, giác mạc tổng hợp có thể thay thế thành công cho giác mạc của người hiến. Một thiết bị như vậy chứa một váy ngoại vi và một khu vực trung tâm trong suốt. Hai phần này được kết nối ở cấp độ phân tử bằng mạng polymer xen kẽ, được làm từ poly-2-hydroxyethyl methacrylate (pHema). AlphaCor là một loại giác mạc tổng hợp được FDA Hoa Kỳ phê chuẩn có đường kính 7,0 mm và độ dày 0,5 mm. Ưu điểm chính của giác mạc tổng hợp là chúng tương thích sinh học, và mạng giữa các bộ phận và thiết bị ngăn ngừa các biến chứng có thể phát sinh tại giao diện của chúng. Xác suất duy trì trong một nghiên cứu lớn được ước tính là 62% sau 2 năm theo dõi. [5]
Osteo-Odonto-Keratoprostrost [ chỉnh sửa ]
Trong một đa rất hiếm và phức tạp – bước phẫu thuật, được sử dụng để giúp đỡ những bệnh nhân khuyết tật nhất, một chiếc răng của người được ghép vào mắt, với một ống kính nhân tạo được lắp đặt trong mảnh ghép.
Tiên lượng [ chỉnh sửa ]
Tiên lượng cho phục hồi thị giác và duy trì sức khỏe mắt bằng ghép giác mạc nói chung là rất tốt. Rủi ro cho thất bại hoặc tiên lượng được bảo vệ là nhiều yếu tố. Loại cấy ghép, tình trạng bệnh đòi hỏi thủ tục, sức khỏe của các bộ phận khác của mắt người nhận và thậm chí cả sức khỏe của mô của người hiến tặng đều có thể mang lại tiên lượng ít nhiều thuận lợi.
Phần lớn các ca ghép giác mạc dẫn đến cải thiện đáng kể chức năng thị giác trong nhiều năm hoặc cả đời. Trong trường hợp từ chối hoặc thất bại cấy ghép, phẫu thuật thường có thể được lặp lại.
Các lựa chọn thay thế [ chỉnh sửa ]
Kính áp tròng [ chỉnh sửa ]
Có thể sử dụng các loại kính áp tròng khác nhau để trì hoãn hoặc loại bỏ nhu cầu cho ghép giác mạc trong rối loạn giác mạc.
Cắt giác mạc trị liệu bằng ánh sáng [ chỉnh sửa ]
Các bệnh chỉ ảnh hưởng đến bề mặt giác mạc có thể được điều trị bằng phẫu thuật gọi là cắt giác mạc trị liệu (PTK). Với độ chính xác của laser excimer và chất điều chế phủ lên mắt, những bất thường trên bề mặt có thể được loại bỏ. Tuy nhiên, trong hầu hết các trường hợp được khuyến cáo ghép giác mạc, PTK sẽ không hiệu quả.
Các đoạn vòng giác mạc nội sọ [ chỉnh sửa ]
Trong các rối loạn giác mạc không thể điều chỉnh thị lực bằng cách sử dụng kính áp tròng, các đoạn vòng giác mạc bên trong có thể được sử dụng để làm phẳng giác mạc, đó là nhằm giảm bớt cận thị và loạn thị. Trong thủ tục này, một bác sĩ nhãn khoa thực hiện một vết rạch ở giác mạc của mắt, và chèn hai đoạn vòng hình lưỡi liềm hoặc hình bán nguyệt giữa các lớp của giác mạc giác mạc, một ở mỗi bên của đồng tử. [6] Vòng giác mạc trong được Cục Quản lý Thực phẩm và Dược phẩm phê duyệt năm 2004 đối với những người bị keratoconus, những người không thể điều chỉnh đầy đủ tầm nhìn của họ bằng kính hoặc kính áp tròng. Chúng đã được phê duyệt theo Miễn trừ Thiết bị Nhân đạo, [7][8] điều đó có nghĩa là nhà sản xuất không phải chứng minh tính hiệu quả.
Liên kết ngang collagen giác mạc [ chỉnh sửa ]
Liên kết ngang collagen giác mạc có thể trì hoãn hoặc loại bỏ nhu cầu ghép giác mạc ở keratoconus và sau phẫu thuật LASIK, tuy nhiên vào năm 2015 là thiếu bằng chứng để xác định xem nó có hữu ích trong keratoconus hay không. [9]
Dịch tễ học [ chỉnh sửa ]
Ghép giác mạc là một trong những thủ tục ghép phổ biến nhất. [10] được thực hiện trên toàn thế giới mỗi năm, một số ước tính báo cáo rằng 10.000.000 người bị ảnh hưởng bởi các rối loạn khác nhau sẽ được hưởng lợi từ ghép giác mạc. [11]
Tại Úc, khoảng 2.000 ca ghép được thực hiện mỗi năm. [10] Theo NHS Blood and Transplant, hơn 2.300 thủ tục ghép giác mạc được thực hiện mỗi năm tại Vương quốc Anh. [12] Trong khoảng thời gian từ ngày 1 tháng 4 năm 2005 đến ngày 31 tháng 3 năm 2006, đã có 2.503 người được ghép giác mạc ở Anh. [13]
Lịch sử [ chỉnh sửa ]


Eduard Zirm (Phòng khám mắt Olomouc, Cộng hòa Séc), khiến nó trở thành một trong những loại phẫu thuật cấy ghép đầu tiên được thực hiện thành công. Một người tiên phong khác của hoạt động là Ramon Castroviejo. Bác sĩ phẫu thuật mắt người Nga Vladimir Filatov đã cố gắng ghép giác mạc bắt đầu với lần thử đầu tiên vào năm 1912 và được tiếp tục, dần dần cải thiện cho đến ngày 6 tháng 5 năm 1931, ông ghép thành công một bệnh nhân sử dụng mô giác mạc từ một người đã chết. [14] , tiết lộ kỹ thuật của mình một cách chi tiết đầy đủ. [15] Năm 1936, Castroviejo đã thực hiện ca cấy ghép đầu tiên trong một trường hợp tiên tiến của keratoconus, đạt được sự cải thiện đáng kể về thị lực của bệnh nhân. [16] [194545967] ]
Tudor Thomas, một giáo viên lâm sàng của Trường Y khoa Quốc gia Wales, đã nghĩ ra ý tưởng về một hệ thống hiến tặng cho ghép giác mạc và một ngân hàng mắt được thành lập ở East Grinstead vào năm 1955. [18] 19659002] Những tiến bộ trong kính hiển vi vận hành cho phép các bác sĩ phẫu thuật có cái nhìn phóng đại hơn về lĩnh vực phẫu thuật, trong khi những tiến bộ trong khoa học vật liệu cho phép họ sử dụng chỉ khâu tốt hơn tóc người.
Công cụ trong thành công của cấy ghép giác mạc là thành lập ngân hàng mắt. Đây là những tổ chức có mặt trên khắp thế giới để phối hợp phân phối giác mạc được hiến tặng cho các bác sĩ phẫu thuật, cũng như cung cấp mắt cho nghiên cứu. Một số ngân hàng mắt cũng phân phối quà tặng giải phẫu khác.
Nghiên cứu [ chỉnh sửa ]
Laser tốc độ cao [ chỉnh sửa ]
Lưỡi dao đang được thay thế bằng laser tốc độ cao để phẫu thuật vết mổ chính xác hơn. Những vết mổ được cải thiện này cho phép giác mạc nhanh lành hơn và chỉ khâu được cắt bỏ sớm hơn. Giác mạc lành mạnh hơn so với các thao tác lưỡi tiêu chuẩn. Điều này không chỉ cải thiện đáng kể khả năng phục hồi và chữa bệnh bằng hình ảnh, nó còn cho phép khả năng cải thiện kết quả thị giác.
Từ năm 2004, Amnitrans Eyebank ở Rotterdam, Hà Lan, cung cấp cắt giác mạc cho người hiến tặng cho các thủ thuật keratoplasty tiên tiến, chẳng hạn như DSEK, DSAEK, FS-DSEK và DMEK. Vào năm 2007, SightLife có trụ sở tại Seattle, một trong những ngân hàng mô giác mạc hàng đầu trên thế giới, đã giới thiệu một quy trình chuẩn bị mô giác mạc được hiến tặng bằng cách sử dụng Laser Femtosecond. Quá trình này được gọi là mô giác mạc tùy chỉnh.
DSEK / DSAEK / DMEK [ chỉnh sửa ]
Keratoplasty nội mô (EK) đã được giới thiệu bởi Melles et al. vào năm 1998. Ngày nay có ba hình thức EK. Deep Lamellar Endothelial Keratoplasty (DLEK) trong đó phần sau của giác mạc người nhận được thay thế bằng mô của người hiến. Tẩy tế bào chết nội mô (tự động) của Descemet (DSEK / DSAEK) trong đó màng Desc Desc bị bệnh được loại bỏ và thay thế bằng cấy ghép sau của người hiến tặng khỏe mạnh. Các mô cấy ghép có thể được chuẩn bị bởi bàn tay của bác sĩ phẫu thuật hoặc được yêu cầu chuẩn bị cho phẫu thuật. Ocular Systems là tổ chức đầu tiên cung cấp các mảnh ghép được chuẩn bị cho phẫu thuật vào năm 2005. [19] DSEK / DSAEK chỉ sử dụng một vết mổ nhỏ có thể tự hàn kín hoặc có thể được đóng lại bằng một vài mũi khâu. Đường rạch nhỏ mang lại một số lợi ích so với các phương pháp ghép giác mạc truyền thống như Penetrating Keratoplasty. Do thủ thuật ít xâm lấn, DSAEK khiến mắt mạnh hơn và ít bị tổn thương hơn so với cấy ghép độ dày đầy đủ. Các thiết bị y tế mới như EndoSaver (đang chờ cấp bằng sáng chế) được thiết kế để dễ dàng đưa quá trình chèn mô nội mô vào giác mạc. [20] Ngoài ra, DSAEK có tốc độ phục hồi thị giác nhanh hơn. Tầm nhìn thường được phục hồi sau một đến sáu tháng thay vì một đến hai năm.
Keratoplasty nội mô màng tế bào (DMEK) là kỹ thuật EK gần đây nhất trong đó một màng Desc riêng biệt được cấy ghép. Thủ tục DMEK là một "thay thế giống như" thay thế phần bị bệnh của giác mạc bằng phục hồi thị giác thành 20/40 hoặc tốt hơn trong 90% trường hợp và 20/25 hoặc tốt hơn trong 60% trường hợp trong ba tháng đầu. Tỷ lệ loại bỏ thấp hơn (1%) và phục hồi thị giác nhanh hơn bất kỳ hình thức ghép giác mạc nào khác. Ở Anh (2013) DMEK có sẵn cho các bệnh nhân thuộc Dịch vụ Y tế Quốc gia tại Bệnh viện Royal Shrewsbury, [21] Calderdale và Huddersfield NHS Trust. [22] và tại Bệnh viện Worthing (Western Sussex Bệnh viện NHS Foundation Trust). ] [23]
Không phải tất cả bệnh nhân bị giác mạc bị bệnh đều là ứng cử viên cho phẫu thuật nội soi giác mạc. Các thủ tục này khắc phục suy nội mạc giác mạc, nhưng không thể điều chỉnh sẹo giác mạc, mỏng hoặc không đều bề mặt. Hiện tại có dữ liệu hạn chế về sự tồn tại lâu dài của mảnh ghép DMEK tuy nhiên những dấu hiệu ban đầu rất tích cực. Một đánh giá có hệ thống sắp tới sẽ tìm cách so sánh sự an toàn và hiệu quả của DMEK so với DSAEK ở những người bị suy giác mạc do loạn dưỡng nội mạc của Fuchs và bệnh lý sừng giả giả. [24]
Tế bào gốc [1919900] ] Có một kỹ thuật sinh học sử dụng tế bào gốc để tạo giác mạc hoặc một phần giác mạc có thể được cấy vào mắt. Tế bào gốc giác mạc được lấy ra từ giác mạc khỏe mạnh. Chúng được thu thập và, thông qua các quy trình thí nghiệm, được tạo thành năm đến mười lớp tế bào có thể được khâu vào mắt bệnh nhân. Các tế bào gốc được đặt vào khu vực nơi mô giác mạc bị tổn thương đã được loại bỏ. Đây là một lựa chọn tốt cho những người không thể đạt được thị lực thông qua cấy ghép giác mạc thông thường. Một phát triển mới, được công bố bởi Đại học Y khoa Cincinnati vào tháng 5 năm 2007, sẽ sử dụng tế bào gốc tủy xương để tái tạo giác mạc và các tế bào của nó. Kỹ thuật này, được chứng minh là thành công trong các thử nghiệm trên chuột, sẽ được sử dụng cho những người mắc bệnh thoái hóa di truyền của giác mạc, đặc biệt là nếu các phương pháp khác như cấy ghép không khả thi. Nó hoạt động tốt hơn cấy ghép vì những tế bào gốc này giữ khả năng biệt hóa và tái tạo của chúng, và vì vậy giữ cho bệnh không tái phát, lâu hơn và tốt hơn.
Giác mạc sinh tổng hợp [ chỉnh sửa ]
Vào ngày 25 tháng 8 năm 2010, các nhà điều tra từ Canada và Thụy Điển đã báo cáo kết quả của 10 người đầu tiên trên thế giới được điều trị bằng giác mạc sinh tổng hợp. Hai năm sau khi cấy ghép giác mạc, sáu trong số 10 bệnh nhân đã cải thiện thị lực. Chín trong số 10 tế bào có kinh nghiệm và tái tạo thần kinh, có nghĩa là các tế bào giác mạc và dây thần kinh đã phát triển thành mô cấy. Để tạo ra vật liệu, các nhà nghiên cứu đã đặt một gen người điều chỉnh việc sản xuất collagen tự nhiên vào các tế bào nấm men được lập trình đặc biệt. Sau đó, họ đúc vật liệu thu được thành hình dạng của giác mạc. Nghiên cứu này cho thấy tiềm năng của những giác mạc sinh học này nhưng kết quả trong nghiên cứu này gần như không tốt bằng những giác mạc đạt được với giác mạc của người hiến tặng. Điều này có thể trở thành một kỹ thuật tuyệt vời, nhưng ngay bây giờ nó vẫn đang trong giai đoạn nguyên mẫu và chưa sẵn sàng cho sử dụng lâm sàng. Các kết quả đã được công bố trên tạp chí Khoa học Dịch thuật Y học. [25]
Xã hội và văn hóa [ chỉnh sửa ]
Chi phí [ chỉnh sửa ]
A 2013 Phân tích lợi ích chi phí của Tập đoàn Lewin cho Hiệp hội Ngân hàng Mắt Hoa Kỳ, ước tính chi phí trung bình là 16.500 đô la cho mỗi ca ghép giác mạc. [26]
Tài liệu tham khảo [ chỉnh sửa ]
- ^ Rủi ro cấy ghép – Các xét nghiệm và thủ tục – Mayo Clinic
- ^ "Câu hỏi thường gặp về ngân hàng mắt". Hiệp hội Ngân hàng Mắt Hoa Kỳ . Truy cập 2011-12-29 .
- ^ Giá MO, Gorovoy M, Benetz BA, Price FWJ, Menegay HJ, Debanne SM, Lass JH (2010). "Kết quả keratoplasty nội mô tự động tước của Desc thích so với thẩm thấu giác mạc xuyên thấu từ nghiên cứu của nhà tài trợ giác mạc". Nhãn khoa . 117 (3): 438 Tiết44. doi: 10.1016 / j.ophtha.2009.07.036. PMC 2959124 . PMID 20031230. CS1 duy trì: Nhiều tên: danh sách tác giả (liên kết)
- ^ "Boston Keratoprostrost". Phẫu thuật đục thủy tinh thể & khúc xạ ngày nay . Tháng 9 năm 2009.
- ^ Hicks CR, Crawford GJ, Dart JK, Grabner G, Holland EJ, Stulting RD, Tan DT, Bulsara M (tháng 10 năm 2006). "AlphaCor: Kết quả lâm sàng". Giác mạc . 25 (9): 1034 Điêu42. doi: 10.1097 / 01.ico.0000229982.23334.6b. PMID 17133049.
- ^ Rabinowitz YS (2013). "INTACS cho keratoconus và ectasia sau LASIK". Int Ophthalmol Clinic . 53 (1): 27 Điêu39. doi: 10.1097 / IIO.0b013e3182774453. PMC 3653443 . PMID 23221883.
- ^ Zadnik K, Lindsley K (2014). "Các đoạn vòng giác mạc nội sọ để điều trị keratoconus (Giao thức)". Cơ sở dữ liệu tổng quan về hệ thống của Burrane . doi: 10.1002 / 14651858.CD011150.
- ^ Cục quản lý thực phẩm và dược phẩm (26 tháng 7 năm 2004). "Chèn theo toa INTACS cho Keratoconus – H040002".
- ^ Sykakis, E; Karim, R; Evans, JR; Bunce, C; Amissah-Arthur, KN; Yêu nước, S; McDonnell, PJ; Hamada, S (24 tháng 3 năm 2015). "Liên kết ngang collagen giác mạc để điều trị keratoconus". Cơ sở dữ liệu về các tổng quan hệ thống của Burrane . 3 (3): CD010621. doi: 10.1002 / 14651858.CD010621.pub2. PMID 25803325.
- ^ a b "Ghép và hiến giác mạc". Kênh sức khỏe tốt hơn . Victoria, Australia: Bộ Y tế và Dịch vụ Nhân sinh . Truy xuất 27 tháng 1, 2019 .
- ^ "Bản sao lưu trữ" (PDF) . Được lưu trữ từ bản gốc (PDF) vào ngày 2006-08-20 . Truy xuất 2006-06-19 . CS1 duy trì: Bản sao lưu trữ dưới dạng tiêu đề (liên kết)
- ^ "Bản sao lưu trữ" (PDF) . Được lưu trữ từ bản gốc (PDF) vào ngày 2005-10-25 . Truy xuất 2006-06-19 . CS1 duy trì: Bản sao lưu trữ dưới dạng tiêu đề (liên kết)
- ^ [1]
- ^ Vladimir Filatov, peoples.ru
- ^ Sửa mắt – TIME, Thứ hai, ngày 13 tháng 4 năm 1936
- ^ (1948). "Keratoplasty để điều trị Keratoconus". Trans Am Ophthalmol Soc . 46 : 127 Đấu53. PMC 1312756 . PMID 16693468.
- ^ Castroviejo, R.: Tóm tắt quốc tế về phẫu thuật, 65: 5, tháng 12, 1937.
- ^ Tiên phong & Cá tính Đại học Cardiff
- ^ Trang web của công ty Ocular Systems
- ^ Evans, Matt. Tạp chí kinh doanh Triad ngày 6 tháng 2 năm 2009.
- ^ "Trang web NHS của Shrewsbury và Bệnh viện Telford"
- ^ "Trang web của Calderdale và Huddersfield NHS Trust" Worthing Herald News, ngày 21 tháng 11 năm 2014
- ^ Stuart AJ, Virgili G, Shortt AJ (2016). "Keratoplasty màng nội mô màng tế bào so với keratoplasty nội mô tự động tước của Desc thích cho suy nội mạc giác mạc". Systrane Database Syst Rev (3): CD012097. doi: 10.1002 / 14651858.CD012097. CS1 duy trì: Nhiều tên: danh sách tác giả (liên kết)
- ^ Salynn Boyles. WebMD ngày 25 tháng 8 năm 2010
- ^ "Phân tích lợi ích chi phí của ghép giác mạc" (PDF) . Restoresight.org .
Liên kết ngoài [ chỉnh sửa ]
- ^ Rủi ro cấy ghép – Các xét nghiệm và thủ tục – Mayo Clinic
- ^ "Câu hỏi thường gặp về ngân hàng mắt". Hiệp hội Ngân hàng Mắt Hoa Kỳ . Truy cập 2011-12-29 .
- ^ Giá MO, Gorovoy M, Benetz BA, Price FWJ, Menegay HJ, Debanne SM, Lass JH (2010). "Kết quả keratoplasty nội mô tự động tước của Desc thích so với thẩm thấu giác mạc xuyên thấu từ nghiên cứu của nhà tài trợ giác mạc". Nhãn khoa . 117 (3): 438 Tiết44. doi: 10.1016 / j.ophtha.2009.07.036. PMC 2959124 . PMID 20031230. CS1 duy trì: Nhiều tên: danh sách tác giả (liên kết)
- ^ "Boston Keratoprostrost". Phẫu thuật đục thủy tinh thể & khúc xạ ngày nay . Tháng 9 năm 2009.
- ^ Hicks CR, Crawford GJ, Dart JK, Grabner G, Holland EJ, Stulting RD, Tan DT, Bulsara M (tháng 10 năm 2006). "AlphaCor: Kết quả lâm sàng". Giác mạc . 25 (9): 1034 Điêu42. doi: 10.1097 / 01.ico.0000229982.23334.6b. PMID 17133049.
- ^ Rabinowitz YS (2013). "INTACS cho keratoconus và ectasia sau LASIK". Int Ophthalmol Clinic . 53 (1): 27 Điêu39. doi: 10.1097 / IIO.0b013e3182774453. PMC 3653443 . PMID 23221883.
- ^ Zadnik K, Lindsley K (2014). "Các đoạn vòng giác mạc nội sọ để điều trị keratoconus (Giao thức)". Cơ sở dữ liệu tổng quan về hệ thống của Burrane . doi: 10.1002 / 14651858.CD011150.
- ^ Cục quản lý thực phẩm và dược phẩm (26 tháng 7 năm 2004). "Chèn theo toa INTACS cho Keratoconus – H040002".
- ^ Sykakis, E; Karim, R; Evans, JR; Bunce, C; Amissah-Arthur, KN; Yêu nước, S; McDonnell, PJ; Hamada, S (24 tháng 3 năm 2015). "Liên kết ngang collagen giác mạc để điều trị keratoconus". Cơ sở dữ liệu về các tổng quan hệ thống của Burrane . 3 (3): CD010621. doi: 10.1002 / 14651858.CD010621.pub2. PMID 25803325.
- ^ a b "Ghép và hiến giác mạc". Kênh sức khỏe tốt hơn . Victoria, Australia: Bộ Y tế và Dịch vụ Nhân sinh . Truy xuất 27 tháng 1, 2019 .
- ^ "Bản sao lưu trữ" (PDF) . Được lưu trữ từ bản gốc (PDF) vào ngày 2006-08-20 . Truy xuất 2006-06-19 . CS1 duy trì: Bản sao lưu trữ dưới dạng tiêu đề (liên kết)
- ^ "Bản sao lưu trữ" (PDF) . Được lưu trữ từ bản gốc (PDF) vào ngày 2005-10-25 . Truy xuất 2006-06-19 . CS1 duy trì: Bản sao lưu trữ dưới dạng tiêu đề (liên kết)
- ^ [1]
- ^ Vladimir Filatov, peoples.ru
- ^ Sửa mắt – TIME, Thứ hai, ngày 13 tháng 4 năm 1936
- ^ (1948). "Keratoplasty để điều trị Keratoconus". Trans Am Ophthalmol Soc . 46 : 127 Đấu53. PMC 1312756 . PMID 16693468.
- ^ Castroviejo, R.: Tóm tắt quốc tế về phẫu thuật, 65: 5, tháng 12, 1937.
- ^ Tiên phong & Cá tính Đại học Cardiff
- ^ Trang web của công ty Ocular Systems
- ^ Evans, Matt. Tạp chí kinh doanh Triad ngày 6 tháng 2 năm 2009.
- ^ "Trang web NHS của Shrewsbury và Bệnh viện Telford"
- ^ "Trang web của Calderdale và Huddersfield NHS Trust" Worthing Herald News, ngày 21 tháng 11 năm 2014
- ^ Stuart AJ, Virgili G, Shortt AJ (2016). "Keratoplasty màng nội mô màng tế bào so với keratoplasty nội mô tự động tước của Desc thích cho suy nội mạc giác mạc". Systrane Database Syst Rev (3): CD012097. doi: 10.1002 / 14651858.CD012097. CS1 duy trì: Nhiều tên: danh sách tác giả (liên kết)
- ^ Salynn Boyles. WebMD ngày 25 tháng 8 năm 2010
- ^ "Phân tích lợi ích chi phí của ghép giác mạc" (PDF) . Restoresight.org .